Поллакиурия у ребенка может быть как естественным явлением, так и симптомом гормонального дисбаланса или патологических отклонений в мочевыделительной системе. Частое мочеиспускание у детей в течение дня – не повод для паники, но и не такое проявление деятельности организма, которое можно оставить без внимания. Родители нередко показывают своего ребенка врачу с запозданием, когда лечить уже прогрессирующую болезнь и сложнее, и дольше.
Частое мочеиспускание у детей в течение дня — не повод для паники, но и не такое проявление деятельности организма, которое можно оставить без внимания.
Нормы мочеиспускания у детей
Диурез (количество мочи) зависит от возраста ребенка. Формирование мочевыделительной системы завершается к 14-15 годам. Показатели диуреза у девочек и мальчиков одного возраста несколько отличаются друг от друга.
Частота дневных мочеиспусканий у детей различных возрастных групп такова:
- новорожденный в первую неделю своей жизни мочится 4-5 раз;
- у грудного ребенка до полугода актов мочевыделения намного больше: до 20-25 раз;
- у годовалого ребенка они бывают уже 15 раз;
- в 2-3 года мочевой пузырь опорожняется еще реже: до 10 раз;
- у детей от 3 до 6 лет – примерно 8 раз;
- от 6 до 9 лет и старше – не больше 5-6 раз.
Симптомы проблемного мочеиспускания
Заподозрить серьёзное заболевание можно при наличии следующих симптомов, которые обычно в таких случаях сопровождают редкое мочеиспускание:
- струя мочи тонкая, имеет слабый напор;
- моча выделяется каплями;
- этот процесс становится возможным лишь при каком-то конкретном, определённом положении тела;
- жжение, болезненность;
- позыв к опорожнению мочевого пузыря ощущается, но сопровождается резями и чувством сильного давления.
При возникновении таких проблем рекомендуется незамедлительно обратиться к педиатру, который сможет перенаправить родителей к более узкому специалисту или самостоятельно выявить и пролечить основное заболевание.
Почему у ребенка учащенное мочеиспускание
Потребность в частом опорожнении мочевого пузыря могут вызывать 2 причины:
- воздействие физиологических факторов;
- наличие патологических нарушений в организме.
Если в организм малыша не поступает много жидкости перед отходом ко сну, он полноценно спит ночью.
В первом случае выделение мочи не доставляет ребенку болевых ощущений. Если в его организм не поступает много жидкости перед отходом ко сну, он полноценно спит ночью и у него нормальная температура. Иногда частое мочеиспускание становится следствием сильного перевозбуждения. Как только провоцирующие факторы перестают воздействовать на детей, количество посещений туалета становится нормальным.
Во втором случае дети не только часто мочатся, но и испытывают при этом боль. Кроме того, моча может вытекать с трудом, небольшими порциями.
Нередко появляются болезненные частые позывы к опорожнению пузыря, которые оказываются ложными.
Физиологическая поллакиурия
Многократное дневное мочеиспускание без боли, ложных позывов и других признаков патологии может возникнуть под воздействием следующих факторов:
- избыточное количество воды или других жидкостей, поступающих в организм;
- сильное переохлаждение;
- эмоциональные стрессы;
- повышенная физическая активность;
- лечение ребенка препаратами-диуретиками.
Небольшие отклонения от нормальных показателей диуреза, связанные с физиологическими процессами, допустимы. Например, если вчера ребенок 7 лет мочился 5 раз в день, а сегодня – 8-9 раз. Нужно проверить, не изменились ли внешние факторы или режим питания. Дневное мочеиспускание переходит и в ночное, когда ребенок пьет много жидкости перед сном. Акты мочевыделения становятся более частыми также в том случае, если дети едят в больших количествах овощи, фрукты или ягоды, оказывающие мочегонное действие:
- бруснику;
- клюкву;
- черешню;
- арбуз;
- дыню;
- бананы;
- морковь;
- огурцы;
- помидоры и др.
Патологические причины
Родителям нужно обратиться к врачу, если частое мочеиспускание у малыша в 4 года или 5 лет сопровождается тревожными симптомами.
Если мочеиспускание у ребенка сопровождается тревожными симптомами, следует обязательно посетить доктора.
Еще большую озабоченность должны вызывать патологические признаки у детей постарше, 7 или 8 лет:
- боли в нижней части живота или в области поясницы, рези, ложные позывы, что является признаком цистита;
- маленькие порции мочи, типичные для простуды и неврозов;
- озноб, высокая температура, потливость, характерные для заболеваний почек;
- отеки или мешки под глазами, появляющиеся при пиелонефрите;
- сильная жажда или частое мочеиспускание по ночам, которые бывают при сахарном и несахарном диабете;
- резкий запах мочи, ее помутнение, появление следов крови, что может свидетельствовать о наличии опухолей.
При некоторых патологиях выделение мочи не сопровождается болью или резью. В их числе:
- ОРВИ;
- вегето-сосудистая дистония, неврозы;
- травмы или опухоли головного мозга;
- малый объем мочевого пузыря и др.
При травме головного мозга выделение мочи не сопровождается болью или резью.
Что такое физиологическая поллакиурия?
Причины учащенного мочеиспускания могут быть безобидными и не связанными с болезнями. В этом случае обычно подразумевают физиологическую поллакиурию. Ее развитие обусловлено следующими факторами.
- Употребление жидкости в больших объемах. Когда ребенок много пьет, учащаются позывы в туалет. Родители должны обратить внимание на причины повышенного потребления жидкости. Одно дело, если в семье ребенок приучен пить минеральную воду каждый день или чувствует жажду на фоне жаркой погоды, а также после физической нагрузки. Если малыш беспричинно постоянно просит воды и много писает, это может сигнализировать о таком заболевании, как диабет.
- Прием лекарственных средств с выраженным мочегонным эффектом. К их числу относят диуретики, противорвотные и антигистаминные средства.
- Переохлаждение. Частое мочеиспускание у ребенка без боли сопровождается рефлекторным спазмом сосудов почек. После согревания поллакиурия купируется.
- Употребление продуктов, обладающих мочегонным эффектом (брусника, арбуз, огурцы, зеленый чай). Большинство из них содержат в своем составе большое количество воды, поэтому количество походов в туалет увеличивается.
- Частое мочеиспускание у ребенка 4 лет возможно вследствие стрессов и перевозбуждения. На их фоне в организме выделяется адреналин, который влияет на возбудимость пузыря и выведение самой жидкости. Поэтому ребенок часто посещает туалет, но мочится небольшими порциями. Это временное состояние, которое самостоятельно проходит.
Физиологическая поллакиурия совершенно безопасна и не требует специфического лечения. Мочеиспускание приходит в норму после устранения провоцирующего фактора.
Не всегда родители могут самостоятельно определить причину такого расстройства. В некоторых случаях частое мочеиспускание у ребенка без боли является симптомом серьезного заболевания. Это могут быть психосоматические нарушения, патологии эндокринной и нервной систем. Обычно расстройство сопровождается повышением температуры, чрезмерной потливостью и отказом от еды. Рассмотрим основные заболевания, при которых наблюдается учащенное мочеиспускание, более подробно.
- Ваш ребенок вдруг начинает мочиться каждые 10 – 30 минут, а общая частота мочеиспусканий в сутки достигает 30 – 40 микций в день.
- Ваш ребенок выделяет очень небольшое количество мочи за одно мочеиспускание.
- Мочеиспускание у ребенка безболезненное.
- Ваш ребенок не мочит трусики, не писает в штанишки в течение дня.
- Ваш ребенок не пьет чрезмерного количества жидкости.
- Ваш ребенок уже обучен навыкам туалета и был опрятен – на момент начала болезни.
- Частое мочеиспускание не беспокоит ребенка во время сна (важный отличительный признак)
Диагностика
Если мочеиспускание у ребенка очень частое и болезненное, необходимо сделать общий, биохимический и бактериологический анализы мочи, чтобы определить ее состав, наличие сахара, белка, солей и инфекций.
Анализ крови при большом количестве лейкоцитов и повышенной СОЭ (скорости оседания эритроцитов) указывает на воспалительный процесс в организме ребенка, особенно если он жалуется, что у него болит живот.
Поставить точный диагноз, если мочеиспускания сильно участились, помогают методы инструментальной диагностики::
- УЗИ мочевого пузыря и почек, с помощью которого врач получает информацию об их структуре, размерах;
- рентгенография, позволяющая детально рассмотреть эти органы;
- цистоскопия и цистоуретрография, благодаря которым можно выявить аномальные изменения в мочевом пузыре;
- сцинтиграфия и реноангиография, которые дают возможность оценить функции почек.
Для диагностирования проводят УЗИ мочевого пузыря и почек, с помощью которого врач получает информацию об их структуре, размерах.
Что могут предпринять родители?
Если задержка мочеиспускания не носит болезненный характер, можно попробовать спровоцировать его теплыми сидячими ванночками, звуками текущей воды.
Если же мочеиспускание не наступает, следует вызвать скорую помощь, чтобы была произведена катетеризация мочевого пузыря.
При расстройствах мочеиспускания у ребенка первым делом необходимо обратить внимание на питание и режим потребления воды. Не всякая жидкость приравнивается к воде, поэтому стоит приучить ребенка регулярно пить обычную чистую воду. Из диеты следует исключить жирные и острые продукты, а также быстрые углеводы и кофе, которые имеют свойство удерживать жидкость в организме.
Нарушения мочеиспускания у детей – не повод для паники, но повод для беспокойства. Поэтому своевременное обращение к специалисту является главным и первым, что должны сделать родители при возникновении таких проблем.
Автор: Сухорукова Анастасия Андреевна, педиатр
Частота стула и мочеиспускания у новорожденных
Советуем почитать: Что делать, если при мочеиспускании ребенок чувствует боль, резь и жжение
источник: mama66.ru
В разном возрасте у детей может наблюдаться редкое мочеиспускание, и родители начинают бить тревогу: что не так с малышом? Чаще всего паника оказывается совершенно напрасной: маленький организм может просто перестраиваться на новый возрастной режим, ведь он растёт, его пища становится более твёрдой — соответственно, и количество мочеиспусканий за день становится меньше.
Но иногда бывают случаи, когда причиной такого явления становится серьёзная патология мочевыделительной системы, которая требует длительного лечения. Поэтому прежде всего нужно выяснить, какой фактор стал провокатором уменьшения выделяемой за сутки мочи.
Лечение
Если мочеиспускание безболезненное, достаточно устранить вызвавшие его физиологические факторы, и неприятное явление исчезнет без лечения. Но если ребенок мочится с болью, потребуется комплексная терапия. Амбулаторно можно лечить только цистит и уретрит без осложнений. При всех других заболеваниях необходима госпитализация.
В комплексной терапии используются:
- медикаментозное лечение;
- физиотерапевтические процедуры;
- средства народной медицины.
Учащенное мочеиспускание консервативно лечится с применением препаратов, расслабляющих мышцы мочевого пузыря, антибиотиков, успокоительных средств. Их выбор определяется этиологией (происхождением) патологических нарушений в мочевыделительной системе или почках.
Хирургические вмешательства проводят в крайних случаях, если у детей выявляют камни или опухоли.
Хирургические вмешательства проводят в крайних случаях, если у детей выявляют камни или опухоли. Мочеиспускание воспалительной природы хорошо поддается физиотерапевтическому лечению. Процедуры назначают, когда минует острая стадия болезни.
Ускоряют выздоровление:
- электрофорез;
- амплипульс;
- диадинамические токи;
- ультразвуковое воздействие;
- лазерное излучение;
- гипербарическая оксигенация (насыщение организма кислородом).
К кому обратиться
Если у ребенка участилось мочеиспускание, прежде всего следует пойти на первичный осмотр к педиатру. Он поставит предварительный диагноз и направит на консультацию к урологу, нефрологу, неврологу или эндокринологу. После обследования и постановки диагноза лечить ребенка будет тот врач, чьей специализацией предусмотрено выявленное заболевание.
Педиатр поставит предварительный диагноз и направит на консультацию к урологу, нефрологу, неврологу или эндокринологу.
Препараты
Их назначение зависит от того, чем вызвано частое мочеиспускание. Применяются медикаменты следующих групп:
- антихолинергические препараты (Оксибутинин, Везикар, Уротол и др.) – при гиперактивном мочевом пузыре;
- спазмолитики (Дриптан), м-холинолитики (Атропин, Убретид), ноотропы (Пикамилон) – при ленивом мочевом пузыре;
- уросептики (Канефрон Н), антибиотики (Амоксиклав, Сумамед, Монурал) – если мочеиспускание вызвано воспалительными процессами;
- успокоительные средства, ноотропы, антидепрессанты (Пантогам, Пикамилон, Мелипрамин) – при неврозах;
- гормональные препараты (Инсулин, Минирин, Преднизолон), цитостатики (Хлорбутин, Лейкеран и др.) – при диабете, гломерулонефрите, энурезе (недержании мочи).
Ребенку опытный медик может прописать прием антихолинергических препаратов. Например, Везикар.
Народные средства
Популярные рецепты, помогающие нормализовать мочеиспускание:
- Стаканом кипятка залить 1 ч. л. березовых почек, настаивать 2-3 часа. Давать ребенку по полстакана 3 раза в день до еды.
- Тонкие стебли вишни измельчить, заваривать и пить как чай. Чередовать с высушенными кукурузными рыльцами.
- Взять 4-5 ст. л. сухой измельченной мяты, залить 1,5 л кипятка, кипятить 8-10 минут. Пить по стакану отвара до еды 3 раза в день.
Диагностика болезни
Если у вас наблюдаются отклонения от нормы в процессе мочевыделения (мало мочи и редкое мочеиспускание), даже, если эта ситуация не сопровождается дополнительными тревожными симптомами, все равно следует обратиться к урологу и пройти процедуру диагностики.
Обследование определит причину и характер патологии, имеющей отношение к проблеме, объяснит, почему редкое мочеиспускание возникло, и врач сможет определить оптимальный путь лечения.
Диагностирование в нашей клинике женского и мужского здоровья проводится комплексно.
Первый и обязательный этап диагностики – врачебный прием, предполагающий беседу с пациентом и его физикальное обследование. В ходе общения с больным доктор выясняет давность проявления симптома, наличие дополнительных патологий, в частности, хронических заболеваний мочеполовых органов, какие операции переносил пациент и какие лекарства он принимал в последнее время.
Дальнейший процесс диагностики включает ряд лабораторно-инструментальных методов обследования больного:
- проведение общего клинического анализа мочи и крови;
- бактериологическое исследование мазков из органов мочеполовой системы;
- ультразвуковое исследование мочеполовой системы;
- рентген органов малого таза и брюшной полости (проведение общей и экскреторной контраст-урографии).
При необходимости могут также использоваться дополнительные методы в виде биохимического и гормонального анализов соответствующих биологических сред, а также методов инструментальных исследований (томография, уроцистоскопия, МРТ и других).
В нашем центре диагностика производится на оборудовании последнего поколения, и результаты обследования гарантировано точны.
Все врачи проходят строгий отбор. Это профессионалы, вежливые и внимательные к пациентам.
Результат лечения ощущается после первого посещения. Мы гарантируем вам решение любых проблем
Мы проводим диагностику на современных европейских аппаратах. Достоверность диагностики — 99%
Наши врачи с заботой и пониманием относятся к каждому . Прием у врача — абсолютно конфиденциальный
Осложнения и последствия
Наличие проблем с мочеиспусканием нередко приводит к развитию пиелонефрита, особенно при анатомических дефектах мочевыводящих путей или почек.
Другое тяжелое осложнение – рефлюкс (заброс мочи из пузыря в мочеточник). Мочеиспускание, сопровождающееся болью, – проявление инфекционной болезни мочеполовой сферы.
Мочеиспускание, сопровождающееся болью, — проявление инфекционной болезни мочеполовой сферы.
Частичный некроз тканей почек наступает у 20% детей, которых не лечили, и только у 1% из тех, кто прошел лечение. Отмирание клеток этого органа мочевыделительной системы приводит к его хронической недостаточности.
Общие принципы терапии
В случаях, когда ребенок мало мочится, лечение зависит от причины нарушения. Терапия должна быть направлена на устранение факторов, вызвавших патологию.
Если причиной редкого мочеиспускания стали заболевания мочевого пузыря, применяются следующие методы:
- сидячие ванночки. Изначально температура воды должна быть 26 градусов. Ее следует постепенно повышать до 30 градусов. Сидячую ванночку можно делать по 15 минут один раз в день;
- часто при воспалительных процессах назначают успокаивающие компрессы на область расположения мочевого пузыря;
- при редких мочеиспусканиях также важна лечебная диета. Необходимо кормить ребенка пищей с пониженным содержанием соли. Также требуется давать малышу пить много жидкости;
- если редкое мочеотделение сопровождается болевыми ощущениями и дискомфортом, то врач может назначить спринцевания;
- в тяжелых случаях для выведения мочи используется катетер.
Если эти методы терапии оказались малоэффективными, при этом самочувствие ребенка не улучшается, то может потребоваться оперативное вмешательство.
Чтобы подтвердить необходимость проведения операции, пациенту нужно пройти обследование, а именно сдать все анализы и сделать УЗИ.
Если не обнаружены патологии со стороны мочевыделительной системы, то рекомендуется принять следующие меры:
- малышу нужно давать как можно больше пить, особенно в жаркое время года и при активных физических нагрузках;
- исключить из рациона соленые продукты;
Лечением болезней мочевыделительной системы должен заниматься только детский уролог. Своевременное обращение к специалисту предотвратит развитие осложнений и переход болезни в хроническую форму.
Профилактика
Чтобы мочеиспускание у ребенка не нарушалось, врачи советуют:
- максимально продлить грудное вскармливание, чтобы укрепить иммунитет ребенка;
- одевать ребенка по погоде, так, чтобы одежда защищала его и от перегревания, и от переохлаждения;
- не разрешать ему сидеть на мокрой земле, холодных скамьях, камнях, ступеньках и т.п.;
- периодически контролировать частоту мочеиспускания.
Важны регулярные осмотры педиатра, даже если ребенок внешне здоров. Детям до годовалого возраста необходим ежемесячный врачебный осмотр. Ребенка в 1 и 2 года следует водить на осмотр ежеквартально, а старше 3 лет – через каждые полгода.
Профилактика задержки мочи
Целенаправленных мер для предупреждения патологии нет.
Избежать нарушения поможет здоровый и активный образ жизни, правильное питание, недопущение травм. Следите за водным балансом организма, в случае простуды или других заболеваний, сопровождающихся повышенной температурой, пейте больше жидкости.
В случае первых появлений симптома обращайтесь к специалисту, не занимайтесь самолечением! Звоните по телефону, указанному на нашем сайте, и записывайтесь на прием. Наши урологи обязательно вам помогут!
Симптоматика при заболеваниях мочеполовой сферы
Получив результаты обследований при наличии частых позывов и высокой держащейся несколько дней температуры у пациента, специалист диагностирует одно из заболеваний:
- процессы с воспалением в полости мочевого пузыря, цистит;
- воспалительная активность в почечных лоханках, пиелонефрит;
- воспаления поверхностей уретрального канала, уретрит;
- воспалительная активность в простате пациента, простатит.
Симптомы при цистите
Воспалительный процесс в мочевом пузыре называется циститом. Он сопровождается наиболее яркими и симптомами в виде высокой температуры, резких и внезапных позывов к мочеиспусканию, а также поллакиурией. Это состояние характеризуется острым болевым синдромом, особенно на поздних стадиях болезни, когда стенки органа начинают сморщиваться.
Ещё по теме: Из-за чего моча может стать прозрачной?
Симптомы при уретрите
При уретрите воспаление поражает полость мочеиспускательного канала и проявляется уже в поздней стадии с сильными болями при деуринации. Помимо этого у пациента отмечаются частые позывы (поллакиурия) к опорожнению, высокая температура тела, выделения в моче кровяных сгустков или осадка розового цвета. Боль при мочеиспускании у мужчин возникает при повреждениях поверхностей из-за прохождения по нему конкрементов или при воспаления на стенках канала.
Симптомы при пиелонефрите
При воспалениях в лоханочных областях почечной системы симптомы напоминают цистит и уретрит, но кроме высокой температурой и неприятных ощущений при деуринации пациент отмечает необычный цвет мочи и непривычное малое количество, выводимое за 1 раз.
Симптомы при простатите
При простатите воспаляются ткани в предстательной железе. Эта патология чаще всего поражает мужчин в возрасте старше 40 лет. Поражается вся мочевыделительная система, вследствие чего появляются трудности и резь при мочеиспускании.
Болезненные и частые позывы (поллакиурия) к опорожнению сопровождаются проблемами с выталкиванием струи через уретральный канал, иногда возможна даже задержка мочи в острой форме. Боли охватывают поясницу, гениталии и кишечник, а также все органы в малом тазу. Это наиболее яркие признаки простатита, также как и боль, проблемы с дефекацией, высокая температура и наличие выделений жидкости из уретрального канала. Всё это указывает на возможное воспаление.
В некоторых случаях сочетание высокой температуры и болезненности при мочеиспускании может быть из-за других факторов разной этиологии, но только специалист может определить причину и назначить эффективное лечение. Из всех врачей мужчинам необходимо обратиться именно к урологу как к профильному специалисту для решения возникших проблем.
Суточное количество мочи при беременности в норме
Для того чтобы сделать выводы о возможных нарушениях, надо хорошо представлять, что же называть нормой, в данном случае, стандартным объемом мочевыделения. Медицинская практика таким нормативом считает 1500 мл мочи в сутки. Этот объем будет зависеть от количества выпитой за день жидкости, а также от ряда иных факторов. Примерно ¾ выпитого может выделяться с мочой, если это соотношение значительно меньше, то речь идет о задержке мочи при беременности.
Если мочи слишком много, более двух литров за сутки, это может быть вызвано и естественными причинами: во второй половине беременности мочевой пузырь ощущает давление растущей матки. Вторая вероятная причина – воспалительные процессы в мочеполовых органах. Наконец, речь может идти о полиурии — превышении суточной нормы, а то и недержании мочи при беременности. Причинами ее бывает нехватка белковой пищи, а также такие болезни, как сахарный диабет, алиментарная дистрофия, почечная недостаточность, эпилепсия, ряд диагнозов, связанных с нарушениями функций нервной и сердечно-сосудистой систем.
Как лечить поллакиурию при повышенной температуре?
Независимо от вида причины, спровоцировавшей дискомфорт и трудности с мочеиспусканием, для борьбы с повышенной температурой на фоне учащенного посещения туалета необходимо пройти полный курс лечения заболевание. При уретрите и цистите лечащим врачом назначаются антибиотики, обычно широкого спектра.
Если удалось выявить возбудителя, то действующее вещество препаратов направляется именно против таких бактерий. Антибиотики способны снять основные симптомы заболевания. Врачом назначаются также спазмолитики и анальгетики, жаропонижающие препараты и противовоспалительные лекарства нестероидного типа, а также иммуномодуляторы.
Лечение цистита и уретрита
Если у пациента диагностирован уретрит или цистит, обычно бывает достаточно нормализовать ритм мочеиспускания и устранить признаки воспалительного процесса, чтобы температура тела пациента опустилась к нормальным показателям. Если назначенная медикаментозная схема не приносит ожидаемого результата, врач назначает промывание мочеиспускательного канала или мочевого пузыря растворами антисептического действия. Это способствует уничтожению патогенной микрофлоры внутри органы и снятию воспаления максимально быстрые сроки.
Пациент может помочь себе сам, принимая достаточное количество воды, в сутки около 3 литров. Также важно исключить кислые, острые и соленые продукты, выбрать комплексный препарат с витаминами, принимать растительные мочегонные препараты и другие фито-средства, способные в короткий срок выгнать из организма вредные бактерии. Поскольку уретрит и цистит чаще всего возникают как фон при других заболеваниях, иногда передаваемых через половой контакт, необходимо лечить также и сопутствующие заболевания.
Лечение пиелонефрита
При пиелонефритах, особенно в острой форме, чаще всего появляется повышенная температура с частыми позывами, лечение требует антибактериальных средств и антибиотиков, снимающих воспалительные процессы в почках и препятствующих деструктивным поражениям и выделению гноя в орган. Специалисты назначают комплексно терапию с медикаментами, повышающими иммунную защиту организма.
Ещё по теме: Способы лечения туберкулеза мочеполовой системы
При переходе заболевания в хроническую форму необходимо использовать хирургические вмешательства, которые способны устранить проблемы с оттоком мочи наружу. При любых лечебных схемах в первую очередь снимается воспалительный процесс и нормализуется мочеиспускание, на фоне такого улучшения состояния температура снижается до нормальных показателей самостоятельно.
Лечение простатита
При простатите у мужчин для лечения беспокоящих симптомов необходимо восстановить и нормализовать работу мочеполовой системы. Для этого врач назначает курс антибиотиков, спазмолитиков, средств, снижающих жар и воспаление, а также анальгетиков. Пациенту назначается дополнительное физиотерапевтическое лечение и массаж простаты. В запущенных случаях не исключено хирургическое вмешательство.
Общие рекомендации при лечении
Частое мочеиспускание у мужчин лечится консервативно и предполагает нормализацию питания, из которого должны быть убраны все маринованные, консервированные, соленые, острые и жареные продукты, ограничен алкоголь и табак. Пациент должен увеличить физическую активность и избегать гиподинамии.
Необходимо лечить сопутствующие заболевания, которые усугубляют ситуацию:
| № | Полезная информация |
| 1 | простудные заболевания и другие, сопровождающиеся воспалениями |
| 2 | длительные стрессовые ситуации |
| 3 | сидячий образ жизни |
| 4 | продолжительные регулярные переохлаждения |
Как только нормализуется правильное опорожнение мочевого пузыря, температура пациента снизится на фоне проводимого лечения.
Идем к доктору
Итак, вы заподозрили неладное, заметив у своего ребенка какие-либо из перечисленных симптомов. Первый шаг — консультация педиатра. Выслушав жалобы, выяснив нужные подробности, осмотрев ребенка, педиатр примет решение — либо проведет первичное обследование в условиях поликлиники, либо сразу же направит маму с малышом к соответствующему специалисту: нефрологу, эндокринологу, невропатологу, урологу, гинекологу.
Какие обследования могут быть назначены?
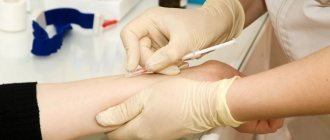
Общий анализ мочи. Стеклянную баночку для анализа нужно с вечера помыть с щеткой и простерилизовать на пару. Кроме того, в аптеках продаются стерильные пластиковые контейнеры для мочи, что значительно упрощает процедуру с поиском подходящей баночки и ее стерилизацией. Если вы собираетесь сдавать мочу в коммерческом центре, можно заранее зайти и попросить такой контейнер. Детский горшок тоже должен быть чисто вымыт и ополоснут кипятком (это можно сделать утром). Наружные половые органы малыша желательно обмыть мыльным раствором.
Более старшего малыша можно попросить чуть-чуть помочиться (в горшок или прямо в ванну), а для остальной мочи подставить баночку.
Для анализа нужна утренняя моча. Собирать ее с вечера не имеет смысла, так как при хранении (даже в холодильнике) искажаются результаты исследования. В полученном анализе мочи врач сможет оценить такие показатели, как количество лейкоцитов и эритроцитов (форменных элементов крови). Увеличение числа лейкоцитов (лейкоцитурия) может быть признаком воспалительных заболеваний, таких, как пиелонефрит, цистит, уретрит; большое количество эритроцитов (гематурия) — при гломерулонефрите, выделении крупных кристаллов солей или камней и некоторых других заболеваниях. Наличие белка в моче может свидетельствовать о гломерулонефрите и т.д.
Посев мочи. Для выявления бактериурии (наличия бактерий в моче) врач может назначить посев мочи, т.е. небольшую порцию мочи помещают на питательную среду (особый бульон). При наличии бактерий в моче, через некоторое время заметен рост их колоний на питательной среде. Обычно перед этим исследованием маме выдают специальный стерильный контейнер или пробирку для мочи. После сбора хранить мочу не следует, нужно по возможности сразу нести контейнер в лабораторию (допустимо кратковременное хранение в холодильнике, но не более 2 часов).
Если в моче обнаружится определенное количество микробов, то в лаборатории проведут исследование на чувствительность к антибиотикам, которое может служить ориентиром при назначении антибактериальных средств.
Сбор суточной мочи на белок, глюкозу или соли. Если ребенок мочится в горшок, проблем со сбором суточной мочи у вас не возникнет (кроме ночной порции, особенно если малыш спит в памперсе). Каждую порцию мочи нужно переливать в большую банку. Конечно, вся моча в лаборатории не потребуется, там замерят суточный объем выделенной мочи и возьмут небольшую часть.
Исследование суточного количества белка проводится при гломерулонефрите, врожденных и наследственных заболеваниях почек. Повышение количества белка в суточной моче может наблюдаться и при любых заболеваниях, сопровождающихся лихорадкой (температурой тела выше 38°С), при повышенной подвижности почек, а также у некоторых детей после усиленной физической нагрузки.
Увеличение количества глюкозы (или, проще говоря, сахара) в суточной моче может быть признаком сахарного диабета и наследственных заболеваний почек.
Если суточное выделение солей (оксалатов, уратов, фосфатов) превышает определенные цифры, то говорят о кристаллурии. На фоне повышенного выделения солей может произойти присоединение других заболеваний (например, цистита).
Ритм спонтанных мочеиспусканий. На вопрос «сколько раз в день ребенок мочится» далеко не каждая мама сможет дать более-менее точный ответ, а оценить на глаз объем каждой порции и вовсе нереально. Поэтому в домашних условиях (при обычном питьевом режиме) вы должны подсчитать число мочеиспусканий за сутки, а также замерять объем каждой порции мочи (не приблизительно, а используя мерный стаканчик). Исследование желательно проводить в течение двух-трех суток. На приготовленный заранее листок бумаги вы будете записывать время мочеиспускания и объем выделенной мочи. Мочу собирать не нужно, доктору вы принесете только листочек с записями, по которым можно выявить частое мочеиспускание малыми порциями или редкое большими порциями. В первом случае речь идет о таком патологическом состоянии, как гиперрефлекторный мочевой пузырь (накопив совсем небольшое количество мочи, мочевой пузырь подает сигнал о необходимости мочеиспускания), во втором — о гипорефлекторном (даже при накоплении в мочевом пузыре большого количества мочи позыв на мочеиспускание слабый или отсутствует). Причины могут быть различны: нарушение регуляции мочеиспускания со стороны нервной системы, недостаточное развитие (созревание) структур, отвечающих за акт мочеиспускания, патология в самом мочевом пузыре.
Ультразвуковое исследование почек и мочевого пузыря (УЗИ). Данное исследование — по возможности — лучше провести в плановом порядке, то есть обратившись самостоятельно, даже не имея никаких подозрительных симптомов, указывающих на заболевания мочевой системы. УЗИ покажет, нет ли пороков развития почек (таких, например, как удвоение почки, уменьшение почки — гипоплазия, отсутствие почки — аплазия, низкорасположенная почка — нефроптоз и т.д.), признаков воспалительных заболеваний, наличия камней или крупных кристаллов, нарушения мочевыделения.
Захватите с собой пеленку (хотя в некоторых учреждениях используют свои). Ею же можно стереть гель с кожи малыша в конце исследования.
Нужно ли приходить на ультразвуковое исследование с полным мочевым пузырем? Если малыш сможет, то да. Тогда специалист осмотрит наполненный мочевой пузырь, затем отправит ребенка помочиться и повторит осмотр мочевого пузыря, чтобы выяснить, нет ли остаточной мочи (часть мочи, которая остается в мочевом пузыре после мочеиспускания при патологии).
Наблюдение в динамике лучше проходить у одного и того же специалиста на одном и том же аппарате. И еще: если вас направили на УЗИ почек и мочевого пузыря уже с подозрением на патологию, постарайтесь пройти обследование в специализированном нефрологическом центре.
Реклама
Рентгенологическое исследование. Внутривенная (экскреторная) урография. Несмотря на повсеместное распространение ультразвуковых аппаратов, рентгенологическое исследование не утратило свою актуальность. Данный метод позволяет оценить расположение, строение почек и мочевых путей, сохранность функции почек, процесс мочевыделения, возможные образования или камни. Ребенку вводят внутривенно контрастное вещество. Поскольку почки участвуют в процессе очищения крови от посторонних веществ, примерно через 5 минут контрастное вещество появляется в почках и далее в составе мочи «спускается» по мочеточникам в мочевой пузырь. В это время выполняют несколько снимков рентгеновским аппаратом.
Конечно, все, что связано с инъекциями, тем более внутривенными, для ребенка весьма неприятно, поэтому желательно провести с ним дома беседу на тему предстоящего обследования.
Перед данным исследованием необходима подготовка. Так как загруженный газами и калом кишечник может усложнить оценку рентгеновских снимков, за 12 часов и за 1-2 часа до исследования ребенку назначают очистительную клизму (малышам в возрасте младше 3-5 лет можно ограничиться только одной — за 12 часов до обследования). За 2 — 3 дня до исследования уменьшите в рационе ребенка такие продукты, как сырые овощи, соки, черный хлеб, молоко. В день исследования детям в возрасте до года разрешается дать грудное молоко или смесь (за 1 — 1,5 часа), более старшим — булочку с чаем без сахара.
Кроме негативной психологической реакции на исследование, возможны и другие (примерно у 4-5% детей): тошнота, рвота, снижение артериального давления, отек лица, озноб. Тяжелые реакции возникают довольно редко (в рентгенологическом кабинете обязательно есть на этот случай нужные медикаментозные средства).
Микционная цистоуретрография. Данный метод тоже основан на введении контрастного вещества, но через уретру в мочевой пузырь.
Непосредственно перед исследованием ребенка просят помочиться, затем через катетер (тонкую трубочку) в мочевой пузырь вводят контрастное вещество (до появления позыва на мочеиспускание) и делают два снимка (до и в момент мочеиспускания). В некоторых клиниках ограничиваются только одним снимком в момент мочеиспускания, что уменьшает лучевую нагрузку, но практически не снижает информативность исследования.
Данный метод поможет в выявлении аномалий развития мочевого пузыря и уретры, наличия пузырно-мочеточникового рефлюкса и степени его выраженности.
Радиоизотопные исследования. Реноангиография. Методика исследования заключается во внутривенном введении радиодиагностического вещества и регистрации прохождения этого соединения через сосудистую систему почек. Получаемая в результате исследования кривая называется непрямой радиоизотопной реноангиограммой. Этот метод позволяет оценить почечный кровоток, функцию почек, а также процесс мочевыделения в мочеточниках. По сравнению с рентгенологическими методами лучевая нагрузка минимальна.
Динамическая и статическая сцинтиграфия (сканирование) почек. Пациенту внутривенно вводят радиодиагностический препарат, который вызывает радиоактивное излучение от исследуемого органа, а специальные приборы — гамма-камеры или сканеры графически фиксируют его. Полученные данные проходят специальную обработку на компьютере и выводятся в виде статического или динамического изображения. Метод позволяет оценить размеры, форму, расположение почек, а также выявить образования в почке (например, кисты или опухоль). Лучевая нагрузка практически та же, что и при проведении внутривенной урографии, то есть достаточно высокая. К радиоизотопным методам исследования можно не готовиться заранее, но некоторые клиники рекомендуют прием препаратов йода за 3 дня до обследования (для «защиты» щитовидной железы).
Цистоскопия. С помощью оптического аппарата (цистоскопа), введенного через уретру, врач осматривает мочевой пузырь изнутри с целью оценки слизистой оболочки, осмотра отверстий (устьев) мочеточников и оценки некоторых других моментов (в том числе наличия камней, опухоли, инородных тел). Специальная подготовка обычно не требуется, кроме тех случаев, когда мальчикам и совсем маленьким детям исследование проводится под общим обезболиванием (наркозом).
Возможно, вашему ребенку будут необходимы другие исследования. Не стесняйтесь и всегда уточняйте у врача, с какой целью и как именно проводится нужное исследование.