Симптомы и клиническая картина лимфаденита у детей
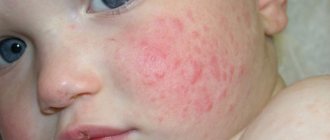
Признаки лимфаденита у детей выражаются в значительном увеличении лимфатических узлов (в основном шейных и подчелюстных), иногда настолько, что это видно невооруженным глазом. При пальпации ребенок ощущает острую боль, внешние кожные покровы гиперемированы.
Симптомы лимфаденита у детей разнятся в зависимости от его вида.
Общий — имеют место признаки интоксикации, повышение температуры, озноб, ухудшение общего самочувствия, сонливость, слабость, головокружение, потливость и др.
Гнойный — вышеописанная симптоматика еще более выраженная, кожа в местах припухлости заметно покрасневшая, наблюдается усиление отека и локальных болей.
Проявления лимфаденита могут приобретать разную степень тяжести, в зависимости от возраста пациента, сложности и времени протекания заболевания (острый период может длиться от 2 до 4 недель).
Лимфаденит у детей
Лимфаденит у детей — воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции. Симптомы лимфаденита у детей
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто — подчелюстные и шейные с одной или обеих сторон, реже — околоушные, щечные, затылочные, заушные), в отдельных случаях — подмышечные, паховые.
Различают две формы течения заболевания: острую и хроническую.
Острый лимфаденит (1-3 день заболевания) у детей проявляется заметно увеличенными в размерах, болезненными и плотными на ощупь лимфатическими узлами, остающимися подвижными. При этом общее состояние ребенка не нарушено, кожные покровы чистые, температура тела отсутствует либо слегка повышена до 37-37,5 °С.
Переход острой формы в гнойную (3-6 день болезни) протекает с резким ухудшением самочувствия и выраженными местными симптомами. У ребенка наблюдаются следующие признаки интоксикации:
- озноб;
- повышение температуры тела до 40 °С;
- сильная слабость;
- головная боль;
- снижение либо отсутствие аппетита;
- нарушение сна.
В месте поражения лимфатического узла появляются интенсивные стреляющие или тянущие боли, вызванные поражением тканей, нарушением кровообращения, отеком кожи. Возможно развитие у ребенка аденофлегмоны — распространение инфекции за пределы лимфоузла, поражающая близлежащую клетчатку.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза (‘бецежеит’), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов (‘железы-камушки’).
Лечение лимфаденита у детей
Важно принять меры сразу же после выявления симптомов лимфаденита. Чем скорее начнется лечение, тем больше шансов будет на то, что заболевание не окажется затяжным. Задача врача заключается в правильном определении первопричины воспаления. В зависимости от того, какой она окажется, будет выбираться метод лечения. Он может быть общим или локальным.
Первый метод применяется при выявлении инфекций, распространившихся в крови или органах и как следствие вызвавших лимфаденит. Лечение в таком случае будет состоять из устранения первичного заболевания. Например, узел мог стать болезненным и увеличиться в размерах на фоне ангины. Тогда устранять лимфаденит местными средствами не имеет смысла. Сначала необходимо уничтожить инфекцию, вызвавшую ангину. Наиболее вероятно, что после устранения основного заболевания лимфаденит пройдет сам собой.
Если же воспаление узла было вызвано попаданием бактерий непосредственно в него, тогда лечение должно быть локальным, то есть направленным на пораженный участок. В этом случае назначается антибактериальная терапия, включающая специальные компрессы и антибиотики. При лимфадените гнойного характера может производиться хирургическое вмешательство, состоящее в извлечении отделяемого и очистки тканей, окружающих узел.
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты — кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Основные методы лечения и противопоказания
Лечение проводится с использованием комплексного подхода и консервативных методов терапии.
Из медпрепаратов назначаются:
- антибиотики узкого или широкого спектра действия;
- пробиотики — для сохранения микрофлоры кишечника;
- антигистаминные препараты — для предотвращения аллергических реакций и уменьшения отечности тканей.
Физиотерапевтические методы представлены УВЧ и КВЧ-терапией, оказывающей противовоспалительное и антисептическое действие.
При серьезных нагноениях может потребоваться хирургическое вмешательство.
Противопоказания:
- подозрение на наличие опухолевого образования;
- нельзя делать теплые компрессы и греть зоны припухлостей.
Симптомы и лечение лимфаденита
Лимфаденит – воспаление лимфатических узлов, причиной которого является инфекция.
Лимфоузлы – парные органы лимфатической системы, выполняющие фильтрующую функцию для лимфы, поступающей из разных органов. Находятся они возле лимфатических и кровеносных сосудов. Есть шейные, внутригрудные, подмышечные, надключичные, паховые, подколенные и другие лимфоузлы. В этой статье речь пойдет о симптомах и лечении лимфаденита.
Общие признаки заболевания:
- увеличение лимфатических узлов;
- болезненные ощущения в области расположения узлов;
- высокая температура;
- общее недомогание;
- головная боль и слабость.
В детском возрасте воспаление лимфатических узлов встречается гораздо чаще. О лечении подчелюстного лимфаденита у детей читайте дальше.
Лечение лимфаденита у детей
Основная цель лечебных мероприятий – терапия основного заболевания!
Простые лимфадениты на фоне острых респираторных инфекций лечения не требуют. У маленьких детей часто наблюдается незначительное увеличение некоторых групп лимфатических узлов, но такой ситуация рассматривается как вариант нормы. При инфекционных заболеваниях лимфаденит наблюдается непродолжительное время и исчезает бесследно. Если же увеличенные лимфатические узлы не изменяются в размерах и сохраняют прежние большие размеры, то необходимо исключить онкологическую патологию. При нагноении лимфоузлов требуется госпитализация в хирургическое отделение детской больницы для оказания специализированной помощи. Поражённый орган вскрывают, дренируют и назначают антибактериальную терапию.
Анатомия и физиология лимфатической системы
Лимфатическая система – одна из составляющей сосудистого русла, которая выполняет ряд функций: лимфатопоэтическую (образование лимфы), барьерную, иммунную, трофическую. Что же такое лимфа и зачем она нужна? Лимфа – это бесцветная жидкость, которая состоит из лимфоплазмы и лимфоцитов. Через лимфу в кровоток возвращается белок, жидкость, лимфоциты. Выделяют несколько видов лимфы в зависимости от локализации: до лимфатических узлов осуществляет перенос вышеперечисленных составляющих периферическая лимфа, после прохождения через узлы – промежуточная и центральная – это лимфа грудного протока.
Необходимо отметить анатомические особенности лимфатической системы, то есть подчеркнуть её составляющие:
- лимфатические капилляры;
- лимфатические сосуды;
- лимфатические узлы;
- лимфатические стволы;
- лимфатические протоки.
Масса лимфатических узлов составляет около 1% от общей массы тела ребёнка.
В настоящее время выделено около 50 групп лимфатических узлов. Но диагностическую ценность для врача имеют лимфоузлы:
- затылочные;
- околоушные;
- заднешейные;
- переднешейные;
- поднижнечелюстные;
- подбородочные;
- надключичные;
- подключичные;
- подмышечные;
- грудные;
- локтевые;
- паховые;
- бедренные;
- подколенные.
Лимфатический узел имеет достаточно сложное строение, и структура не однородна. Орган снаружи покрыт довольно плотной капсулой, от которой внутрь отходят соединительнотканные тяжи, образующие перегородки. Внутренняя составляющая лимфоузла разделена на корковую и мозговую часть и содержит рыхлую ткань. Корковая зона или В-зависимая содержит фолликулы из В-лимфоцитов. Под данной зоной располагается Т-зависимая область, которая имеет в своём составе Т-лимфоциты. Ткань лимфатических узлов фильтрует лимфу, текущую из тканей организма. Лимфоузлы осуществляют важные функции:
- гемо- иммунопоэттческая, то есть образование лимфоцитов, антител;
- барьерная и фильтрационная функция осуществляет задержку микробов и опухолевых клеток;
- обменная функция некоторых веществ и витаминов.
Поражение лимфоузлов происходит в большинстве случаев патогенным стафилококком.