Гинеколог участковый
Лукьянова
Яна Сергеевна
Врач акушер-гинеколог, эндохирург Член Европейского общества эндоскопический гинекологии (European Society of Gynaecological Endoscopy) Член Европейского Общества Репродукции Человека и Эмбриологии (European Society of Human Reproduction and Embryology)
Записаться на прием
Вульвовагинитом называют первично-неинфекционное либо инфекционное воспаление слизистой оболочки наружных половых органов и влагалища у девочек или женщин. Чаще всего вульвовагинит диагностируется у девочек младше десяти лет, а также у женщин в период постменопаузы, что вытекает из особенностей возрастной физиологии. Пиком заболеваемости врачи называют период от 3 до 7 лет. Заболевание характеризуется высокой степенью распространенности, такой диагноз ставится в 60–80 процентах всех случаев. Сложность проблемы состоит в вялом и медленном течении недуга. Нередко врачам приходится заниматься лечением рецидивов, переходом в хроническую стадию, которая сложнее поддается лечению. Кроме того, лечат вульвовагинит и в сочетании с устранением воспалительного процесса других органов мочеполовой системы, а также как возможное развитие отдаленного последствия репродуктивной дисфункции организма женщины.
Классификация
Основываясь на клинико-этиологическом принципе развития заболеваний, выделяют два типа вульвовагинитов:
- первично-неинфекционный,
- первично-инфекционный.
Первично-неинфекционный вульвовагинит отличается травматическим, аллергическим, паразитарным, дисгормональным, дисметаболическим происхождением и протекает со специфическими выделениями.
По этиологии инфекционные болезни бывают:
- неспецифическими,
- специфическими.
По возрастному критерию классифицируют:
- вульвовагинит у девочек,
- женщин детородного возраста,
- женщин постменопаузального периода.
По продолжительности течения выделяются:
- острые (до одного месяца),
- подострые (до трех месяцев),
- хронические (более трех месяцев).
По характеру течения вульвовагиниты бывают:
- персистирующие,
- рецидивирующие.
Причины вульвовагинита
Возникает вопрос, откуда же он берётся, этот вагинит, у маленького ребёнка?
Причин вагинита множество, но мы приведём основные:
- Аллергическая реакция
- Чрезмерные усилия по вымыванию ребенка “до блеска”- мамы смывают естественную защиту влагалища.
- Вирусные инфекции (ОРВИ, краснуха, ветряная оспа и многие другие), когда вирус с током крови и лимфы разносится по всему организму девочки, попадая в том числе и во влагалище. Но стоит отметить, что в таких случаях вагиниты не требуют как такового лечения, так как устранение самой причины, то есть вирусной инфекции, приведёт и к исчезновению симптомов вагинита.
- Часто возникают вагиниты в результате плавания в бассейнах с хлорированной водой. В этом случае хлор выступает как раздражитель, и в области половых органов появляется раздражение. Данное состояние наблюдается не у всех девочек, а лишь у тех, у которых есть реакция на хлор, поэтому не стоит в связи с этим запрещать ребёнку посещать бассейн.
- Море, общественные пляжи, где на один квадратный метр приходится огромное количество людей
- Инородное тело во влагалище у девочки (бусинка, мелкая игрушка, ниточка).
- Также, причинами развития вагинита у девочек являются снижение иммунитета и эндокринные заболевания.
Вульвовагиниты у детей делят на специфические, вызванные инфекционным агентом — трихомонадой, хламидиями, туберкулёзной палочкой и другими, и неспецифические, вызывают которые вирусы, дрожжеподобные грибы и другие агенты, являющиеся условно-патогенными, то есть вызывающие развитие инфекции при определённых условиях.
Симптомы и признаки
Что это такое и каким образом проявляется болезнь? Перед диагностикой гинеколог общается с пациенткой, выслушивая все ее жалобы. Может показаться. что в каждом отдельном случае заболевание имеет свои симптомы, однако, невзирая на множество различных этиологических факторов вульвовагинитов, их клинические признаки в общих чертах схожи.
Острый вульвовагинит отличается выраженными признаками местного воспалительного процесса. Пациентки, перед тем как им ставят такой диагноз, на консультации у врача жалуются на следующие симптомы: болезненность, жжение и зуд, которые становятся сильнее в ходе мочеиспускания, при ходьбе, половом контакте.
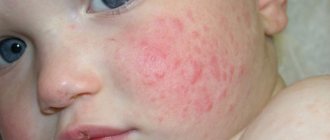
Наружные гениталии у пациенток при осмотре выглядят отечными, врач наблюдает гиперемию вульвы, нередки такие симптомы, как покраснение, расчесы и мацерация кожи промежности и бедер.
Тяжелые и запущенные стадии вульвовагинита характеризуются появлением эрозий в зоне наружных гениталий. У детей, страдающих этой болезнью, из-за зуда развиваются невротические реакции, проявляются симптомы беспокойства, нарушается сон.
Проявление общеинфекционной симптоматики (повышается температура тела, увеличиваются регионарные лимфоузлы) бывает в редких случаях. Если пациентка обратилась с такими симптомами, это должно особенно насторожить врача, который назначит дополнительные диагностические мероприятия.
Обычно жалуются на наличие выделений, которые в каждом конкретном случае различаются. Они бывают скудные или обильные по объему, различают водянистые, серозно-гнойные, гнойные, кровянистые выделения по характеру. Если речь идет о творожистых выделениях, то лечат молочницу.
Нередко характеристикой выделений является неприятный специфический запах, наличие такого симптома тоже является поводом для проведения обследований.
При хронической форме вульвовагинита главный симптом – патологические выделения из половых путей и ощущение постоянного непроходящего зуда в области вульвы. Обостряется болезнь после переохлаждения, неправильного питания (злоупотребления сладким, острым, обильное употребление экстрактивных веществ), интеркуррентных заболеваний.
У маленьких девочек эта форма заболевания приводит к еще одной проблеме. Болезнь способствует формированию синехий (сращения) малых половых губ, способных препятствовать процессу мочеиспускания. Длительное вульвовагинальное воспаление приводит к еще более серьезному симптому – развитию рубцовых сращений во влагалище. С таким заболеванием дальнейшая половая жизнь будет сильно затруднена.
В случае восходящего распространения инфекции зачастую развиваются: эндометрит, сальпингит, оофорит. Особенную опасность вульвовагинит различной этиологии представляет для беременных. Им болеть в принципе нежелательно, а лечить вульвовагинит нужно обязательно. Поскольку если не обратиться своевременно к врачу и не вылечить подобное состояние, оно может стать причиной самопроизвольного выкидыша, развития хориоамнионита, послеродового эндометрита, инфекций новорожденных.
У вас появились симптомы вульвовагинита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Неспецифический вульвовагинит у девочек: оценка клинической эффективности лечения
За последние годы наблюдается увеличение частоты и тяжести течения воспалительных заболеваний влагалища неспецифической этиологии у девочек, что, очевидно, связано с широким распространением дисбиотических состояний, которые являются следствием часто неоправданного использования антибактериальных препаратов. Обилие применяемых для данного контингента больных лечебных схем свидетельствует об их невысокой терапевтической эффективности. Длительное антибактериальное лечение хронических неспецифических вульвовагинитов изменяет эндогенную микрофлору, обуславливая увеличение числа штаммов, устойчивых к действию антибактериальных препаратов.
Рис. 1. Возбудители неспецифического вульвовагинита у девочек допубертатного возраста
Естественная защита от воспалительных заболеваний влагалища неспецифической этиологии поддерживается благодаря особенностям анатомии наружных половых органов, их функциональной активности и составу нормальной микрофлоры. Сейчас общепризнано, что значение показателя рН, будучи наглядным индикатором состояния влагалищной экосистемы, позволяет обнаружить тревожные ситуации и своевременно принять адекватные меры. Анализ назначений гинекологов показывает: схемы лечения патологий наружных половых органов, в том числе воспалительных заболеваний, очень сложны и требуют использования нескольких лекарственных препаратов. Более того, к сожалению, медикаментозная терапия не всегда оправдывает ожидания. Вместе с тем соблюдение правил интимной гигиены безусловно является основой успешного лечения.
Целью нашего исследования была оценка клинической эффективности лечения неспецифических вульвовагинитов препаратом Гексикон®Д интравагинально у девочек.
В исследование были включены 25 девочек до менархе (от 2,5 до 11 лет) с диагнозом «неспецифический вульвовагинит». Больные были разделены на 2 группы: в первую группу вошли 12 девочек, лечение которых проводилось в условиях стационара специалистом по проблемам гинекологии детского и юношеского возраста препаратом Гексикон®Д интравагинально, и 13 девочек, лечившихся в домашних условиях (свечи Гексикон®Д интравагинально вводили мамы).
Препарат Гексикон®Д – суппозитории вагинальные для местного применения (производства ОАО «Нижфарм») – использовали как монотерапию 2 раза в сутки на протяжении 10 дней.
Все больные обратились с жалобами на гиперемию вульвы, желтоватые выделения из влагалища, реже на зуд и чувство дискомфорта в области наружных половых органов, иногда жжение после мочеиспускания.
У всех обследованных пациенток был исключен специфический вульвовагинит (ПЦР-диагностика ИППП).
В комплекс обследования, помимо гинекологического осмотра с оценкой состояния наружных и внутренних половых органов и характера выделений, входила интегральная оценка состояния микроценоза влагалища, на основании культуральной диагностики (посев отделяемого влагалища) и бактериоскопии вагинального мазка, окрашенного по Граму. Исследование у каждой пациентки проводили дважды – до и после лечения.
В микробиоте влагалища девочек с неспецифическим вульвовагинитом доминировали эпидермальный стафилококк, энтеробактерии (кишечная палочка, протей, клебсиелла) – обнаружены у каждой второй девочки и составили 23,0 и 19,7% среди всех выделенных культур. Столь же часто выявлялись энтерококки – 19,7%, а у каждой третьей девочки выделены бета-гемолитические стрептококки (высеваемость – 12,3%).
Как видно из данных рисунка 1, у девочек допубертатного возраста основными возбудителями вульвовагинитов были колиформные бактерии (доминировала кишечная палочка) и энтерококки (64,6% среди установленных возбудителей). Анаэробные вагиниты выявлены в 16,1%. Нередко как возбудитель обнаруживался золотистый стафилококк и бета-гемолитические стрептококки различных серогрупп (по 9,7% в спектре возбудителей).
Проводили клиническую оценку эффективности лечения (по купированию симптомов заболевания, результатам повторного гинекологического осмотра) и микробиологическую (по результатам исследования вагинального отделяемого через 5–7 дней после завершения курса терапии).
Хороший результат лечения был отмечен во всех случаях при колиформной, энтерококковой, стафилококковой этиологии вульвовагинитов у девочек. Что касается бета-гемолитических стрептококков, персистенция стрептококков группы В продолжалась после окончания курса лечения, тогда как стрептококки других серогрупп полностью элиминировались.
Следует отметить, что гиперемия наружных половых органов, зуд и чувство дискомфорта, отечность исчезли у всех пациенток 1-й группы, лечившихся в стационаре, на 3–5-е сутки применения терапии. А у пациенток 2-й группы гиперемия наружных половых органов, зуд и чувство дискомфорта были купированы лишь на 7–8-е сутки. При подробном расспросе мам, осуществлявших лечебные манипуляции, было выяснено, что большинство мам, «жалея» детей, самовольно уменьшали кратность введения свечей (вводили свечи не дважды в день, а однократно), что и приводило к замедлению процесса выздоровления. В тех случаях, когда мамы четко выполняли рекомендации врача, сроки наступления улучшения не отличались от таковых в группе пациентов, лечившихся стационарно.
В процессе лечения жалобы на патологические выделения из влагалища и чувство жжения во время мочеиспускания исчезли у всех пациенток. При гинекологическом исследовании состояние вульвы и влагалища позволило исключить у них наличие воспалительного процесса вульвы.
Выводы.
На основании проведенного исследования можно заключить, что Гексикон®Д является эффективным препаратом для лечения детей с неспецифическим вульвовагинитом, вызванным бактериями кишечной группы, золотистым стафилококком и стрептококками, но не группы В.
Применение препарата Гексикон®Д интравагинально у девочек рекомендовано проводить в строгом соответствии с инструкцией, под тщательным контролем специалиста с целью быстрого купирования проявлений вульвовагинита.
Правила интимной гигиены девочки
Интимная гигиена девочки начинается с момента ее рождения. Сразу после рождения влагалище заполнено густой слизью, а в складках кожи имеются скопления так называемой «первородной смазки» (смегмы, верникса), представляющей собой сыровидное вещество серо-белого цвета, с трудом поддающееся удалению. Первородная смазка обеспечивает защиту кожи плода от воздействия околоплодных вод и обладает бактерицидными свойствами. Однако при разложении и окислении через 1–2 дня она за счет «прогоркания» находящихся в ней жиров становится питательной средой для различных микроорганизмов, способных вызвать раздражение и воспаление окружающих тканей. Кожные покровы наружных половых органов девочек до периода полового созревания отличаются повышенной ранимостью, так как состоят из меньшего числа слоев клеток. В этих условиях при несоблюдении гигиены моча и каловые массы, попадая на наружные половые органы, могут усилить патологическое воздействие вплоть до появления мацерации, гиперемии и воспаления кожи промежности и слизистой оболочки вульварного кольца. Если у новорожденной девочки из половой щели появляются кровяные выделения (на 3–6-й день), представляющие собой одно из проявлений «полового криза», это значит, что создаются дополнительные условия, благоприятствующие возникновению вульвита и даже вульвовагинита.
В данной связи промежность и наружные половые органы новорожденной девочки нуждаются в регулярной гигиенической обработке и, конечно, смене подгузников. Однако вне зависимости от вида подгузников их необходимо менять каждые 1,5–2 часа (не реже чем через 3 часа). Следует избегать применения подгузников для постоянного ношения у девочек в возрасте старше 1,5 лет.
После прекращения использования подгузников изменяются частота и техника проведения гигиенических процедур у девочки.
В среднем до возраста 5 лет в вопросах интимной гигиены девочкам помогают взрослые члены семьи. В этот период жизни важно воспитать у девочки правильные навыки интимной гигиены, стереотип правильного подмывания – 2–3 раза в день.
При подмывании наружных половых органов обыкновенное мыло используется крайне редко, однако можно использовать специальные гели для интимной гигиены для девочек.
В детском возрасте средство следует наносить только на наружную поверхность больших половых губ, исключая попадание в половую щель.
Диагностика
Какие анализы нужно сдавать, чтобы проверить наличие недуга у себя? С целью выявления и уточнения диагноза этиологической формы вульвовагинита у женщин в больнице выполняется комплексная инструментальная и лабораторная диагностика. Недуг диагностируют, выполняя необходимые обследования, анализы, пользуясь разными методами диагностики.
Врач проводит гинекологический осмотр в зеркалах (девочкам не делают). По показаниям назначается проведение кольпоскопии (для девочек проводят вагиноскопию) и цервикоскопии. Обследование в зеркалах у женщин позволяет выявить признаки воспаления: отечность слизистых влагалища и вульвы, гиперемированность, наличие плотных серых пленок на поверхности влагалища, обильно вытекают бели (патологические выделения). Признаками воспаления является отек и гиперемия слизистой оболочки, и патологические влагалищные выделения. В некоторых случаях использование метода, а именно введение гинекологического зеркала, которое осуществляет врач, характеризуется болезненностью для пациентки.
Анализ мазка на флору из влагалища, цервикального канала и уретры (мочеиспускательного канала) является обязательным. У девочек взятие анализа происходит особым методом, исключительно из заднего свода влагалища и уретры посредством специальной ложечки Фолькмана. Воспалительный характер патологического процесса выявляется в том случае, если анализ покажет повышенное количество лейкоцитов, наличие бактерий.
Обязательными методами являются ПЦР-диагностика на присоединение других болезней, анализы на основные урогенитальные инфекции, которые передаются через половые контакты, включая выполнение анализов на трихомониаз, гонорею, микоплазмоз, уреаплазмоз, гарднереллез, вирус папилломы человека (ВПЧ), цитомегаловирус (ЦМВ).Также не лишним будет провериться на хламидиоз, генитальный герпес. Наиболее высокоточной диагностикой выступает метод флуоресцирующих антител (МФА).
Чтобы лечение в дальнейшем получило максимальный эффект, выполняется бактериологический посев микрофлоры влагалища на определение чувствительности к антибактериальным препаратам, который в дальнейшем позволяет быстрее справиться с болезнью.
Обязательным является анализ общего анализа мочи, у девочек также берут соскоб на энтеробиоз.
Дифференциальная диагностика проводится между специфическими и неспецифическими вульвовагинитами. Чтобы исключить воспалительную патологию матки и придатков, осуществляют УЗИ органов малого таза.
Вульвовагинит — симптомы и как лечить?
Вульвовагинит — воспаление вульвы (вульвит) и слизистой оболочки влагалища (вагинит). Встречается преимущественно у девочек, женщин пожилого возраста и очень редко у женщин детородного возраста. Возбудители вульвовагинита — это чаще всего гнойная и кишечная флора, гельминты (острицы) и др.
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
- несоблюдение гигиены половых органов;
- инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов – это главные причины заболеваемости воспалительными заболеваниями специфической этиологии (хламидиоз, гонорея и т.д.);
- эндокринные заболевания (сахарный диабет, гипотиреоз);
- травматические повреждения половых органов (грубые половые сношения, первый половой акт, разрывы во время родов, ношение тесного и синтетического белья, ношение внутриматочной спирали);
- детские инфекции у девочек (корь, скарлатина);
- физиологические причины: беременность, менструация;
- гормональные изменения: во время беременности, в период менопаузы;
- бесконтрольный прием антибиотиков, гормональных препаратов;
- химиотерапия и лучевая терапия при онкологических заболеваниях;
- пониженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
- гиповитаминоз;
- заболевания желудочно-кишечного тракта и аллергические заболевания;
- прерывание беременности, выскабливания по медицинским показаниям.
Симптомы вагинита (кольпита), вульвовагинита и вульвита довольна схожи.
Основные симптомы вагинита (кольпита), вульвовагинита, вульвита:
- зуд и жжение половых органов;
- обильные выделения из влагалища (молочные, гнойные, пенистые, творожистые, в тяжелых случаях — кровяные). При старческом вагините, наоборот, характерна сухость слизистой оболочки влагалища;
- неприятный запах выделений;
- покраснение и отек наружных половых органов;
- ноющие боли внизу живота, болезненность во время секса;
- учащенное мочеиспускание;
- повышение температуры тела.
Перечисленные симптомы могут быть выражены в большей или меньшей степени в зависимости от причины и формы воспаления.
Клинически вагинит (кольпит), вульвовагинит и вульвит могут протекать в острой или хронический форме. При острой форме вагинита (кольпита), вульвовагинита, вульвита симптомы болезни ярко выражены.
Для предупреждения вульвовагинита в детском возрасте рекомендуется проведение общеоздоровительных мероприятий, лечение очагов хронической инфекции, соблюдение личной гигиены. У женщин пожилого возраста вульвовагинит возникает на фоне физиологических изменений слизистой оболочки влагалища.
Хронический вульвовагинит может способствовать развитию крауроза вульвы — когда ткани наружных половых органов становятся плотными, часто возникают трещины, эрозии, присоединяется вторичная инфекция. Крауроз относится к фоновым заболеваниям, то есть заболеваниям на фоне которых может возникать рак. Кроме того, хронический вульвовагинит является очагом инфекции в организме девочки, что подрывает ее иммунную систему, повышает чувствительность к другим патогенным воздействиям.
Чтобы определиться с тактикой лечения, необходима полноценная консультация гинеколога, которая включает в себя:
- Гинекологический осмотр в зеркалах (девочкам не проводят). При осмотре в зеркалах у женщин определяются признаки воспаления: слизистые влагалища и вульвы отечны, гиперемированы, поверхность влагалища покрыта плотными серыми пленками, обильно вытекают бели (патологические выделения). Осмотр и ввод зеркала вызывает резкую болезненность.
- Мазок на флору из влагалища, цервикального канала и уретры (мочеиспускательного канала). У девочек мазки берут только из заднего свода влагалища и уретры при помощи специальной ложечки Фолькмана.
- ПЦР-диагностика на основные урогенитальные инфекции (трихомониаз,гонорея, микоплазмоз, уреаплазмом, гарднереллез, вирус папилломы человека (ВПЧ), цитомегаловирусная инфекция (ЦМВ), хламидиоз, генитальный герпес).
- Бактериологический посев микрофлоры влагалища для определения чувствительности к антибиотикам.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Причины
Многие столкнувшиеся с этим диагнозом ищут причины развития неприятного состояния. Надо отметить, что основная роль в развитии заболевания отдана инфекционному фактору. У девочек до 10 лет возбудителями являются представители неспецифической бактериальной микрофлоры. Преимущественно причина в кишечной палочке, на втором месте – золотистый стафилококк и диплококк, разносчиками могут быть энтерококки, хламидии, а также анаэробы. У женщин детородного возраста вульвовагинит чаще вызывают возбудители генитального кандидоза (в 30-45 процентах случаев), причиной недуга может быть и неспецифическая бактериальная инфекция. Причину развития недуга находят в незащищенных половых контактах, которые способствуют возникновению вульвовагинита при инфекциях, передающихся половым путем: хламидиозе, гонорее, микоплазмозе, уреаплазмозе, трихомониазе, генитальном герпесе и других ИППП.
Независимо от возрастного критерия, фактором, провоцирующим развитие вульвовагинита, считается неправильная интимная гигиена; при этом причины могут крыться не в недостатке гигиенических процедур, а, напротив, в их переизбытке. Следует помнить, что слишком частое подмывание и спринцевание с применением антисептиков и очищающих средств так же опасно, как и пренебрежение гигиеническими процедурами.
Провоцировать недуг с последующим присоединением инфекционно-воспалительного процесса может бесконтрольное лечение антибиотиками, прием глюкокортикоидов, цитостатиков, КОК, лучевая терапия.
Привести к развитию вульвовагинита может беременность, пролапс гениталий, травмы и расчесы вульвы, экзема кожи промежности и ануса, хронические стрессы, продолжительные маточные кровотечения.
Поражение влагалища и вульвы происходит при генитальном туберкулезе и дифтерии. В последнее время эксперты говорят об увеличении этиологической роли ассоциаций микроорганизмов в развитии вульвовагинита.
Причинами первично-неинфекционных форм заболевания являются инородные тела влагалища, занятия мастурбацией, глистные инвазии (энтеробиоз).
Рецидивирующий вульвовагинит отмечают у лиц, которые страдают эндокринно-обменными нарушениями (включая сахарный диабет, ожирение), инфекциями мочеполового тракта, дисбактериозом кишечника, аллергией, частыми вирусами. В постменструальном периоде отмечается высокая частота возникновения атрофического вагинита.
К факторам риска относятся:
- стрессы;
- получение травм вульвы и/или влагалища;
- состояние беременности;
- определенные лекарственные препараты (применение антибиотиков, цитостатиков, глюкокортикостероидов);
- развитие геморроя;
- наличие маточных кровотечений;
- генитальный пролапс;
- иммунодефицитные состояния;
- экземы кожи промежности.
У детей высокая распространенность болезни обусловлена состоянием гормонального покоя (отсутствием работы яичников), анатомическими особенностями (близкое расположение ануса к половым органам, тонкая и рыхлая слизистая оболочка), щелочной реакцией вагинальной секреции, неправильной гигиеной.
В периоде постменопаузы женщины могут болеть из-за изменений влагалищной микрофлоры и снижения местных защитных механизмов на фоне возрастного недостатка гормона эстрогена.
Здоровой женщине недуг не страшен. В ее организме работают природные местные защитные механизмы, которые не позволяют патогенам размножаться и внедряться в подлежащие ткани, ограничивающие и не дающие распространиться воспалительному процессу. К подобным механизмам относят неповрежденную слизистую, нормальную, сбалансированную микрофлору влагалища, рН 4-4,5. При уменьшении свойств защиты влагалищной экосистемы развивается вульвовагинит, который широко открывает двери для восходящего распространения инфекции на внутренние половые органы.
Вульвовагинит у младенцев, как правило, возникает по причине инфицирования в процессе прохождения по родовым путям заразной матери. Более того, возможно трансплацентарное инфицирование плода, в частности при вирусном течении недуга.
Вульвит у детей причины и решения
Главная
Статьи
Болезни
Силенко Оксана Николаевна
Врач детский гинеколог, кандидат медицинских наук
27.06.2019
Вульвит, или воспалительный процесс вульвы, — частое гинекологическое заболевание у девочек с 1 года до 8 лет.
Причин для развития вульвита много. Существуют инфекционные (бактериальные, вирусные), а так же не инфекционные (в следствие энтеробиоза, инородного тела влагалища и др.) причины.
Но наиболее частой причиной вульвита являются
- обменные нарушения в организме ребенка,
- острые вирусные инфекции,
- аллергия,
- дисбактериоз кишечника,
- заболевания мочевыводящих путей,
- различные острые детские инфекции.
В 85% случаев — вульвит в дошкольном возрасте — вторичный процесс, являющийся следствием фоновых заболеваний.
В настоящее время пищевая аллергия все чаще проявляет себя на половых органах. Поэтому есть риск, что у девочки разовьется аллергодерматоз вульвы. Дисбактериоз кишечника может так же способствовать дисбиозу влагалища и в последующем быть причиной развития вульвита.
В развитии и поддержании воспалительного процесса предрасполагающими факторами являются
- анатомические особенности,
- аномалии развития наружных гениталий
- и физиологические особенности девочек в этом возрасте.
Местные иммунные механизмы защиты у девочек в данный период развития находятся только в состоянии функционального становления, и роль их минимальна. А частые и хронические заболевания у ребенка снижают местный иммунитет и в результате нарушается нормальное функционирование микробиоценоза влагалища.
Основные жалобы девочек — зуд и (или) жжение наружных половых органов, дискомфорт при подмывание… а их мамы могут заметить покраснение и (или) выделения в области вульвы , либо на трусиках девочки.
Успешное лечение воспалительных заболеваний половых органов во многом зависит от
- полноценности лабораторной диагностики,
- комплексного обследования ребенка специалистами,
- правильной оценки клинической диагностики вульвита детским гинекологом.
Профилактикой нарушений репродуктивного здоровья девочки заключается в состоянии ее общефизического здоровья.
Обязательно нужно
- соблюдать правила личной гигиены,
- следить за поддержанием иммунитета,
- ограничивать ребенка от неправильного питания,
- своевременно санировать очаги хронической инфекции (особенно тонзиллиты, циститы, заболевания верхних дыхательных путей).
А своевременная санация вульвы и влагалища, правильно подобранное антибактериальное лечение детским гинекологом
в период острого течения заболевания,
будет препятствовать переходу в хроническое течение вульвита
и вульвовагинита и способствовать укреплению репродуктивного потенциала девочки.
Материал подготовлен на основании диссертационной работы «клиника, диагностика и лечение гинекологической патологии у девочек с инфекцией мочевой системы», к.м.н, Силенко О.Н.
- Поделиться
Сколиоз. Причины, диагностика и лечение
Осторожно – ротавирус!
Возврат к списку
Врачи, занимающиеся лечением этой болезни
Какой врач лечит подобное состояние? При подозрении на любую разновидность вагинита женщинам необходимо записаться на прием к врачу-гинекологу в женскую консультацию или в частный медицинский центр для выбора максимально эффективного способа терапии. Поскольку лечением вагинитов занимаются в амбулаторных условиях, то обращаться в гинекологические отделения городских и районных больниц не имеет смысла. В целях уточняющей диагностики рецидивирующего вульвовагинита и выполнения дополнительных исследований может потребоваться консультация узких специалистов: венеролога, аллерголога, эндокринолога, уролога и др.
Симптомы
- Отечность кожи наружных половых органов и их краснота.
- Зуд, шелушение кожи.
- Выделения различной интенсивности и цвета, с запахом или без него.
- При попадании на кожу мочи зуд и жжение усиливаются из-за раздражения.
- Плохой аппетит, раздражительность, тревожный сон.
Чтобы поставить диагноз, нужен осмотр врача. Если есть подозрения на инфекцию — тогда еще и мазок. В случае надобности могут сделать и посев с чувствительностью к антибиотикам. Кроме того, проведут исследование перианального соскоба, чтобы исключить энтеробиоз (острицы), определяют уровень глюкозы в крови, назначают общий анализ мочи. Если вульвовагиниты повторяются — это повод пройти обследования у ЛОРа, аллерголога, дерматовенеролога, чтобы исключить очаги хронической инфекции и аллергию.
Лечение
Как лечить вагинит? За время существования недуга врачами было разработано большое количество способов его терапии. Методов лечения подобного заболевания несколько, но эффективность наступает лишь при комплексном подходе к терапии и соблюдении пациенткой всех рекомендаций, данных лечащим врачом. Лечение вульвовагинита проводить нужно в обязательном порядке, независимо от стадии или формы заболевания, выраженности симптомов, возраста больной. Вылечит недуг:
- применение этиотропных лекарственных средств,
- местная обработка половых органов дезинфицирующими и антисептическими составами,
- устранение провоцирующих факторов и сопутствующих недугов, восстановление нормальной влагалищной микрофлоры.
Этиотропный метод терапии вульвовагинита подразумевает применение медикаментов, которые воздействуют непосредственно на возбудителя. Для этого назначаются местные (в форме вагинальных таблеток, суппозиториев, мазей) и системные антибиотики. Учитывая высокую распространенность вульвовагинита полимикробной этиологии, весьма актуально использование поликомпонентных препаратов, имеющих местный антибактериальный, антимикотический и антипротозойный эффект. Применение этого метода имеет хорошие результаты.
При кандидозном вульвовагините методы лечения несколько отличаются. Необходим прием и местное использование противогрибковых препаратов.
Принципы лечения направлены не только на уничтожение возбудителя, но и на укрепление иммунитета, восстановление микрофлоры влагалища. Методы восстановления микрофлоры подразумевают интравагинальное введение пробиотиков и их пероральный прием. Доктор дает рекомендации по лечению вагинита, цены различаются в зависимости от класса и оснащения медицинского центра.
Показания при заболевании
Ряд показаний врачей при этом недуге поможет облегчить симптоматику и быстрее вылечиться.
При вульвовагините в детском возрасте не следует игнорировать показания специалистов. Они касаются общеоздоровительных мероприятий, устранения очагов хронической инфекции, соблюдения личной гигиены.
У женщин в пожилом возрасте вульвовагинит развивается на фоне физиологических изменений слизистой оболочки влагалища. Им для облегчения симптомов вульвовагинита показаны сидячие ванночки и спринцевания с отварами трав, растворами антисептиков, применение вагинальных свечей. Лечить фоновые патологические состояния требуется при уменьшении аллергической настроенности, коррекции уровня гликемии при сахарном диабете, санации инфекционных очагов и т. д.
При выявлении специфического вульвовагинита требуется назначение лечения полового партнера. До окончания лечения необходим половой покой.
Важны также коррекция питания, нормализация веса, изменение гигиенических привычек. В определенных случаях ликвидация провоцирующих факторов приводит к стойкому излечению вульвовагинита без последующих рецидивов. Чтобы проконтролировать ситуацию после курса терапии производится контрольный бактериоскопический и микробиологический анализ отделяемого из половых путей.
Вульвовагиниты у девочек и возрастные нормы микрофлоры
Анатомические особенности строения гениталий и постепенное формирование биоценоза половых путей у девочек допубертатного возраста часто связаны с развитием воспалительных заболеваний влагалища и вульвы. Наиболее распространённым вариантом является сочетанное поражение — вульвовагинит.
Нормальные показатели микрофлоры влагалища и вульвы у растущих девочек связаны с возрастом, — таким образом, критерии выявления патологии основываются на изученности состояния биоценоза пациенток из разных возрастных групп. При классификации в зависимости от возраста, выделяют вульвовагиниты периода младенчества (0–12 мес), детства (1–8 лет), препубертатного (с 8 лет до менархе) и пубертатного периода (с менархе).
В процессе формирования микрофлоры ключевую роль играет взаимодействие гормональной и иммунной систем пациентки, — в частности, крайне важно состояние местного иммунитета. Также весьма значимы функциональное состояние яичников и наличие лактофлоры.
Инфицированию влагалища и вульвы у девочек способствует ряд факторов, среди которых ведущие позиции занимают анатомо-физиологические особенности гениталий, различные экстрагенитальные заболевания, а также экзогенные патологические факторы. Кроме того, нужно учитывать, что вульвовагинитам более подвержены пациентки, живущие в неблагоприятных социально-бытовых условиях и не соблюдающие правила личной гигиены.
У девочек до рождения и в раннем периоде после него слизистая влагалища состоит, в основном, из 3–4 слоёв плоского эпителия промежуточного типа. Вместе с тем, из плацентарного кровотока или с молоком матери эпителиальные клетки получают дозы эстрогенов и прогестерона, под действием которых могут продуцировать гликоген, а следовательно — поддерживать жизнедеятельность молочнокислых бактерий. После 3–4 ч неонатального периода во влагалище обнаруживаются лактобациллы, бифидобактерии и коринебактерии, а также единичные кокковые элементы. В этот период усиливается десквамация эпителия и происходит помутнение шеечной слизи.
С течением времени лактофлорой накапливается молочной кислота, а значит, кислотно-щелочной баланс среды влагалища у девочки смещается к кислому (рН=4,0–4,5). Наряду с лактобактериями, слизистую оболочку влагалища защищают бифидобактерии. Они препятствуют воздействию патогенных и условно-патогенных микроорганизмов, а также их токсинов, кроме того — стимулируют образование интерферона и выработку лизоцима. Главным же образом высокой резистентности у новорождённых девочек способствует доза иммуноглобулинов класса G (IgG), полученных ими от матери через плаценту.
Уровень эстрогенов в организме девочки падает в промежутке 10 дней после рождения. В этот период происходит так называемый половой криз и появление менструальноподобных выделений примерно у 10% новорождённых. Эпителиальные клетки теряют способность к пролиферации и синтезу гликогена.
К концу первого месяца жизни влагалищный эпителий составляют базальные и парабазальные клетки. Реакция влагалищного содержимого становится щелочной, а уровень рН возрастает до 7,0–8,0. Пропадают лактобактерии и бифидобактерии, эпителий становится тонким и уязвимым, во влагалище начинает преобладать кокковая и бациллярная флора.
С двух месяцев жизни и до наступления менархе во влагалище без патологии преобладают эпидермальный стафилококк (84%), дифтероиды (80%), бактероиды и пептококки (76%), пептострептококки (56%), эубактерии (32%), gardnerella vaginalis (32% у девочек школьного возраста), микоплазма (9%, главным образом, у пациенток до 9 лет).
Новые изменения в структуре влагалищного эпителия происходят после 9 лет: усиление пролиферации, созревание, накопление гликогена. К 10 годам pH-показатели среды вновь смещаются к кислым в связи с заселением лактобациллами.
К 12 годам лактофлора преобладает в мазках у здоровых девочек, а к 13–14 годам pH влагалищной среды окончательно становится кислым в связи с размножением лактобацилл и созреванием эпителия под воздействием эстрогенов. Если в «нейтральном» периоде частота вульвовагинитов лидирует в структуре гинекологической заболеваемости, составляя, по разным данным, 82–85%, то после 10 лет она падает до 30–40%, а первое место у пациенток пубертатного занимают расстройства менструации.
Вся изложенная информация более подробно представлена в учебном пособии «Воспалительные заболевания половых органов у девочек и девушек» авторства Ольги Евгеньевны Баряевой (Иркутский государственный медицинский университет).
Противопоказания
Противопоказаний при заболевании несколько, и большинство из них касается ограничения в использовании определенных продуктов питания. При вульвовагините строго запрещается:
- употребление алкогольных напитков, жирной, соленой, острой, копченой и сладкой пищи, продуктов с любыми пищевыми добавками;
- запрещен фастфуд, полуфабрикаты, еда быстрого приготовления;
- при аллергической предрасположенности следует исключить продукты, провоцирующие приступы аллергии.
Стоимость первичного приема
Стоимость лечения вульвовагинита в АО «Медицина» (Москва) представлена в таблице ниже. Обратите внимание, что цены указаны по категориям для облегчения поиска необходимой вам услуги. Цена первичного приема отличается от вторичного. Из таблицы, приведенной ниже, вы узнаете о ценах на консультации, обследование, медицинские манипуляции как для взрослых, так и для детей. Если возникли вопросы, можно позвонить по телефону в нашу справочную и уточнить цены на лечение или стоимость проведения необходимых вам обследований.
Преимущества лечения в клинике АО «Медицина»
АО «Медицина» представляет собой современное многопрофильное медицинское учреждение, обеспечивающее полный спектр медицинских услуг согласно высоким мировым стандартам. Мы предлагаем скорую медицинскую помощь, обслуживание в поликлинике, комфортный стационар, высокоточную лабораторную и инструментальную диагностику, ультрасовременный онкологический центр Sofia.
Клиника АО «Медицина» использует последние достижения мирового здравоохранения. Среди наших преимуществ можно назвать следующие:
- Мы рады предложить нашим пациентам полный перечень медицинских услуг. Унас работают более 300 специалистов 67 врачебных специальностей. В нашей клинике оказывается весь спектр медицинских услуг по различным медицинским направлениям. Всего их 69.
- У нас действует принцип преемственности этапов медпомощи: врач-куратор лечит пациента как семейный врач, терапевт или педиатр, координирует лечение, назначенное узкими специалистами, а также участвует в лечении своих пациентов в стационаре.
- Мы работаем по лучшим российским и международным стандартам. АО «Медицина» является первым российским медицинским центром, который имеет аккредитацию по наиболее надежным международным стандартам качества медпомощи Joint Commission International.
- У нас предоставляются гарантии качества оказания медицинской помощи. Клиника «Медицина» отвечает за качество оказываемых услуг. При обоснованной жалобе возможна выплата компенсации.
- С нами работают самые лучшие специалисты. Мы гордимся своими врачами. Пациентов консультируют академики РАН, профессора, известные зарубежные специалисты. В АО «Медицина» разработана система обучения докторов и обмена опытом с самыми престижными клиниками мира. Многие направления клиники, включая лабораторию сна, центр травматологии и ортопедии, отделения химиотерапии и лучевой терапии, созданы в сотрудничестве с зарубежными коллегами.
- АО «Медицина» является многопрофильной университетской клиникой. На нашей клинической и учебно-лабораторной базах проводятся научные и клинические разработки по многим медицинским направлениям. У нас консультируют академики и члены-корреспонденты РАН, профессора и ведущие специалисты в различных областях медицины. Учебно-лабораторная база кафедры располагается в здании клиники «Медицина».
- Обмен опытом с лучшими медицинскими центрами мира, аккредитованными JCI, повышение квалификации докторов и партнерство с ведущими медучреждениями США, Европы и Израиля ставят клинику «Медицина» на лидирующие позиции. О наших врачах, их рабочем стаже, образовании и опыте можно узнать на ресурсе нашего медицинского центра.
- Мы пользуемся передовой IT-инфраструктурой, применяя электронную историю болезни (ЭИБ) собственной разработки с системой проверки лекарственных назначений. Нами внедрены решения цифровых архивов, позволяющие хранить результаты медицинских исследований, получаемых с различного медицинского оборудования (компьютерного томографа, МРТ, рентгеновских установок, оборудования для ультразвуковых исследований, эндоскопической аппаратуры). В АО «Медицина» реализован проект smart-клиники, в котором были учтены высокие требования по надежности, безопасности и отказоустойчивости.
Для удобства наших пациентов и их родственников мы создали удобный клиентоориентированный сервис. Запись к врачу на прием и просмотр своих медицинских данных возможны посредством мобильного приложения, личного кабинета на сайте, бота в Telegram. Результаты анализов приходят на руки на диске, если нужно получить «второе мнение» специалистов других клиник. При согласии пациентов стационара их родственники могут получать смс-оповещения об этапах оперативного вмешательства и наблюдать больницу и палату в режиме онлайн, убеждаясь в непревзойденном качестве методов проводимого лечения в нашей клинике.