- Галерея
- Отзывы
- Статьи
- Лицензии
- Вакансии
- Страховые партнеры
- Партнёры
- Контролирующие организации
- График приема граждан по личным обращениям
- Онлайн консультация врача
- Документы
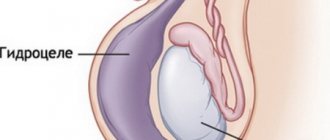
Варикоцеле – варикозное расширение вен гроздьевидного сплетения семенного канатика. Чаще всего варикоцеле развивается в венах левого яичка.
Одна из основных причин варикоцеле – это анатомическая особенность яичковой вены: правая яичковая вена впадает в нижнюю полую вену, тогда как левая тестикулярная – в почечную вену под прямым углом. Давление в левой почечной вене по сравнению с нижней полой веной выше. Кроме того, у некоторых детей отмечается умеренное сдавливание левой почечной вены или яичковой вены в, так называемом, аорто-мезентеральном «пинцете», что приводит к повышению давления и затруднению оттока от левого яичка. В горизонтальном положении аортомезентериальный «пинцет» раскрывается, давление в почечной вене падает и кровь начинает течь беспрепятственно.
Отягощающим фактором является варикозное расширение вен у родителей ребенка, т.к. особенности строения вен (клапанного аппарата, «структура» стенки вен) передаются по наследству, как и черты лица. Клапаны в венах препятствуют обратному току крови, а при недостаточности приводит к застою венозной крови в венах лозовидного сплетения.
Физиологически большая длина левой яичковой вены по сравнению с правой, а следовательно и большое гидростатическое давление, также способствует развитию варикоцеле именно слева. Есть и другие пути оттока венозной крови от яичка, но они в возникновении варикоцеле участвуют мало.
Варикоцеле распространенное заболевание среди мужчин всех возрастных групп, но наиболее часто встречается у подростков во время полового развития (12-15 лет), так как в пубертатном периоде отмечается значительный рост, что вызывает повышение ортостатического давление в гроздевидном сплетении. В этот период отмечается значительное увеличение размеров яичек и приток артериальной крови увеличивается в 4-5 раз. Отягощающими факторами являются хронические запоры, а также чрезмерное длительное напряжение мышц брюшной стенки, сопровождающееся увеличением внутрибрюшного давления и затруднения оттока крови в нижнюю полую вен.
Вследствие нарушения венозного оттока наступают застойные явления, гипоксия и нарушение сперматогенной и эндокринной функции яичка.
Диагностика
Варикоцеле развивается обычно в подростковом возрасте в процессе бурного роста (к 10 годам варикоцеле диагностируется у 6% мальчиков, с 13 до 17 лет – у 10-16%) или после значительного увеличения физических нагрузок. В большинстве случаев варикоцеле протекает бессимптомно, поэтому чаще диагностируется при профилактических осмотрах детским урологом-андрологом. Иногда мальчики подросткового возраста, обнаружив у себя увеличение левой половины мошонки или «синеву» над яичком, не придают этому большое значение, или наоборот, переживают, стесняются об этом говорить родителям. При высокой степени варикоцеле детей могут беспокоить тянущие боли в области мошонки, что может послужить поводом для обращения к детскому урологу.
Чтобы убедиться в диагнозе и определить вид варикоцеле следует проводить ультразвуковое исследование яичек и допплерографию (дуплексное исследование) сосудов мошонки, позволяющие оценить гемодинамику, структуру яичек, зафиксировать снижение объема гонад, выявить возвратный ток крови по внутренней семенной вене и другие признаки заболевания. Задачей диагностических исследований является определение формы и степени развития варикоцеле, от которых зависит выбор метода лечения.
При наличии показаний выполняются специальные лабораторные тесты для оценки функции яичек.
Осложнения варикоцеле
Тревожным является тот факт, что у мужчин страдающих бесплодием в 30% случаев выявляется не диагностированное вовремя варикозное расширение вен семенного канатика.
У 20 – 80% подростков с варикоцеле, по данным различных авторов, отмечается нарушение сперматогенеза. В развитии бесплодия при варикоцеле ведущую роль играют роль такие факторы, как повышение температуры яичка и венозный застой. При этом может нарушаться гематотестикулярный барьер и возникает аутоиммунная агрессия – образование антисперамальных антител, которые еще больше повреждают яичко.
Варикоцеле зачастую приводит к нарушению подвижности сперматозоидов, снижению функций яичка и сопровождается высокой частотой бесплодия или ранним «мужским климаксом». Считается что около 50% случаев мужского бесплодия обусловлено наличием варикоцеле (35% первичного бесплодия и более 80% вторичного).
Способы диагностики
Для диагностики крипторхизма у маленьких детей родителям нужно обратиться к детскому урологу.
- Врач пальпирует и осматривает мошонку.
- При подозрении на патологии проводят УЗИ брюшной полости (может дополняться рентгенографией) либо паховой зоны, мошонки.
- Для дополнительного подтверждения диагноза назначают или МРТ в режиме с введением контраста.
- Если случай сложный, необходимо применить инвазивный метод – лапароскопию.
Случается, что оба яичка невозможно выявить путем пальпации или других обследований. В этом случае речь может идти о псевдогермафродитизме. Чтобы исключить или подтвердить эту патологию, проводят гормональные и генетические анализы.Источник: И. Клепиков, Х. Нагар, Б. Крутман Крипторхизм и проблемы его диагностики и лечения // Детская хирургия, 2006, №2, с.26-32
Лечение варикоцеле у мальчиков
Варикоцеле в большинстве случаев не требует немедленного лечения. Вначале необходимо провести диагностические исследования.
Консервативное лечение проводится при варикоцеле в начальной стадии заболевания, его эффективность не выше 30% наблюдений.
Лечение варикоцеле проводится с учетом степени расширения вен семенного канатика. В тех случаях, когда варикоцеле прогрессирует, при двустороннем патологическом процессе, при выявлении уменьшения объема яичка с одной или двух сторон, одностороннего варикоцеле III степени и II степени, при нарушении определенных показателей по данным ультразвукового исследования показано оперативное лечение.
Операция по поводу варикоцеле не относится к разряду тяжелых хирургических вмешательств, и ребенок может быть выписан из стационара уже через 6-24 часа после операции. Домашний режим 7-10 дней, рекомендуется воздержаться от физических нагрузок 1 месяц. Операция при варикрцеле заключается в «выключении» из кровотока патологически измененной внутренней семенной вене и ее ветвям. Способов и методов оперативного лечения несколько: перевязка и склерозирование вен, при этом остаются сохранными семенная артерия и лимфатические сосуды.
Своевременно диагностированное варикоцеле и выполненная операция восстанавливает функцию яичка, предотвращая развитие необратимых последствий заболевания, таких как снижение потенции и бесплодие. Во время полового созревания подросткам необходим ежегодный осмотр детским урологом-андрологом, а также при жалобах ребенка родителям на дискомфорт, болезненность, изменение размеров или конфигурации мошонки необходимо срочно обратиться к врачу для осмотра.
Запись на прием детского уролога-андролога по телефону
Услуги и цены
Прием (осмотр, консультация) врача детского уролога-андролога первичный
1 800 руб.
Прием (осмотр, консультация) врача детского уролога-андролога повторный
1 700 руб.
Ультразвуковое исследование мошонки (яички, придатки)
2 000 руб.
Ультразвуковое исследование передней брюшной стенки, пупочного кольца и паховых областей
1 500 руб.
Рябцева Анастасия Владимировна Детский врач уролог-андролог Опыт работы: 20 лет
Становление пубертата у мальчиков с односторонним крипторхизмом
Райгородская Н.Ю.1 , Морозов Д.А.2 , Болотова Н.В.1 , Седова Л.Н.3 , Захарова Н.Б.3
1 Кафедра пропедевтики детских болезней, детской эндокринологии и диабетологии ГБОУ ВПО Саратовского ГМУ им. В.И.Разумовского Минздрава России, г.Саратов
2 НИИ детской хирургии ФГБУ «Научный центр здоровья детей» РАМН, г.Москва
3 НИИ фундаментальной и клинической уронефрологии ГБОУ ВПО Саратовского ГМУ им. В.И.Разумовского Минздрава России, г.Саратов Адрес: 410012, г.Саратов, ул. Большая Казачья, 112, тел. (917)2108613, (845)2273370 Эл.почта, [email protected],
Введение
Крипторхизм – одно из наиболее частых врожденных заболеваний половой системы. Частота неопущенных яичек составляет 2,5-3% в общей популяции доношенных новорожденных и 21% среди недоношенных [1]. В настоящее время установлены оптимальные сроки проведения орхиопексии [2], накоплен опыт успешного хирургического лечения. Остается нерешенной проблема субфертильности пациентов, оперированных по поводу крипторхизма. По данным Российских и зарубежных исследований, функциональное состояние сперматогенного эпителия нарушено у 48% мужчин с односторонним и у 78% мужчин с двусторонним крипторхизмом в анамнезе [3, 4, 5, 6]. Значительное число пациентов имеют признаки снижения сперматогенной функции уже в подростковом и юношеском возрасте, что подтверждают результаты морфологических исследований [5, 7, 8]. Авторы последних работ характеризуют крипторхизм как фактор риска бесплодия, тестикулярного рака и гипоандрогении. Принимая во внимание имеющиеся данные, мониторинг полового развития необходим для выявления и прогнозирования субфертильности и бесплодия при крипторхизме. Нами проведена оценка полового развития мальчиков, оперированных по поводу одностороннего крипторхизма.
Материалы и методы
В открытое проспективное исследование включены 32 мальчика, оперированные по поводу одностороннего крипторхизма. Хирургическое лечение крипторхизма было проведено в возрасте 1-2,5 лет – у 55% детей; 2,5-6 лет – у 36%, 9-13 лет – у 9% мальчиков. Орхиопексию перенесли 26 детей, одностороннюю орхиоэктомию – 6. При достижении возраста 10-12 лет мальчики были осмотрены детским эндокринологом, проведено обследование в период инициации пубертата, затем через каждые 3 месяца на протяжение 3-4-х лет. Возраст мальчиков на момент начала исследования составил 11-12 лет, стадия полового развития соответствовала G1 по Таннеру (признаки пубертата отсутствовали, объем гонад менее 4 мл). Возраст к моменту окончания исследования составил 14-16 лет. В контрольную группу вошли 50 здоровых мальчиков того же возраста.
Обследование проводили по единому алгоритму: изучение анамнеза, оценка физического и полового развития соответственно стадиям Таnner J.M., 1970. Орхиометрию выполняли при помощи орхидометра Прадера. Для сравнительной оценки полового развития и объема гонад использовали данные регионального исследования популяции здоровых мальчиков [9]. Костный возраст определяли по рентгенограмме кистей в соответствии с критериями Грейлиха и Пайла. Ультрасонографию и допплерометрию гонад, а также трансректальное ультразвуковое сканирование (ТРУЗИ) предстательной железы у подростков старше 14 лет выполняли при помощи аппарата Medison SA 9900 (Южная Корея) с использованием линейного датчика Рrime 5-12 МГц. При ультразвуковом сканировании определяли объем и симметричность пубертатного развития гонад, структуру паренхимы тестикула и придатка. Магистральный и тканевой кровоток яичка оценивали на основании следующих параметров: PSV – линейная скорость кровотока, Vm – средняя скорость кровотока, Pl – пульсационный индекс, Ri – индекс резистивности. В ходе ТРУЗИ предстательной железы оценивали объем, структуру и симметричность долей, дифференцировку структурных элементов железы, состояние семенных пузырьков, наличие внутритканевого кровотока [10]. Гормональное обследование включало определение базального уровня гонадотропинов и тестостерона в сыворотке крови методом иммуноферментного анализа.
Статистический анализ данных выполнен с помощью пакета программ XL Statistics, Version 4. Количественные показатели представляли в виде M±σ (M – выборочное среднее, σ – выборочное стандартное отклонение) и медианы (Me) для количественных признаков, распределение которых отличалось от нормального. Метод ранговой корреляции Спирмена применяли для изучения взаимосвязи между количественными показателями. Сравнение двух количественных показателей в разных группах осуществляли при помощи критерия Манна-Уитни. Различия считали статистически значимыми при p<0,05.
Результаты
При первичном осмотре в препубертатный период большинство мальчиков были соматически здоровы, шестеро (18,8%) имели сопутствующую патологию мочевой системы в виде обструктивных уропатий. Результаты хирургического лечения были расценены как удовлетворительные: низведенное яичко находилось в мошонке, имело характерную эластическую консистенцию и объем 2-4 мл. Все мальчики с односторонним крипторхизмом отметили спонтанное начало полового развития. Средний возраст вступления в пубертат составил 12,08±0,9 лет и в сравнении с группой здоровых детей не имел достоверных отличий. Физическое развитие мальчиков с односторонним крипторхизмом в большинстве случаев соответствовало диапазону средних значений, медиана SDS роста 0,35; медиана SDS индекса массы тела 0,22. Данные клинического и гормонального обследования мальчиков представлены в таблице 1.
Таблица 1. Показатели полового развития мальчиков с односторонним крипторхизмом
| Признак | Пациенты с односторонним крипторхизмом, n=32 | Здоровые мальчики, п=50 | |||
| на стороне орхиопексии | на здоровой стороне | Р | |||
| g2 | Объем гонад (V,), мл М±о | 4,7±0,5 | 6,6±1,3 | 0,0008 | 6,9± 1,2 |
| G3 | 8,7±2,1 | 14,2±2,8 | 0,0006 | 15,0±2,6 | |
| g4 | 11,4±3,3 | 22,1 ±3,1 | 0,0003 | 17,5±3,5 | |
| G3 | Объем простаты (Vp), мл М±а | 7,3± 1,8 | 0,0026 | 11,35±1,3 | |
| g4 | 9,6± 1,4 | 0,001 | 14,8±2,6 | ||
| Tканевой кровоток гонад | PSV, Me fQl;Q3] | 3,7 [3,2; 5,0] | 7,4 [4,8; 9,3] | 0,006 | 5,96 [5,4; 7,2] |
| Vm, Me [Q1;Q3] | 2,0 [1,3; 3,05] | 4,5 [3,3; 6,5] | 0,016 | 0,6 [0,5; 0,65] | |
| P., Me [Ql; Q3] | 1,1 [0,8; 1,3] | 0,9 [0,64; 1,1] | 0,2 | 1,0 [0,9; 1,02] | |
| Rb Me [Ql; Q3] | 0,7 [0,6; 0,8] | 0,7 [0,55; 0,8] | 0,02 | 0,6 [0,5; 0,65] | |
G1-G4 – степень развития наружных гениталий соответственно стадиям Tanner; PSV – линейная скорость кровотока; Vm – средняя скорость кровотока; Pl – пульсационный индекс; Ri – индекс резистивности
По результатам орхиометрии в период начала пубертата (стадия G2 по Таннеру) средний объем гонады на стороне орхиопексии составил 4,7±0,5 мл. При этом объем скротальной гонады был достоверно больше – 6,6±1,3 мл и не отличался от здоровых мальчиков. При обследовании в возрасте 14-15 лет G3 стадию полового развития по Таннеру имели 18 мальчиков, объем оперированной гонады составил 8,7±2,1 мл, неоперированной – 14,2±2,8 мл. Остальные 14 детей с односторонним крипторхизмом в анамнезе имели G4 стадию полового развития, объем оперированной гонады составил 11,4±3,3 мл, неоперированной – 22,1±3,15 мл. Обращает на себя внимание, что в препубертатный период объемы здорового и низведенного яичка существенно не отличались. На начальной стадии полового развития (G2) объем здорового яичка в 1,4 раза превышал ретенционное. По мере прогрессирования пубертата эта разница увеличивалась и к 14-15 годам на стадии G3 объем скротального яичка был больше объема низведенного в 1,7 раза, на стадии G4 – в 1,9 раза. Полученные данные свидетельствуют о прогрессии гипотрофии ретенционного яичка в течение физиологического пубертатного развития гонад. Изучена корреляционная связь объема оперированного яичка и возраста проведения орхиопексии. Коэффициент корреляции составил –0,39, p< 0,05, то есть тяжесть гипотрофии ретенционной гонады практически не зависела от срока хирургического лечения. Размеры скротального яичка соответствовали показателям здоровых детей в течение всего периода пубертата, а к IV стадии полового развития несколько их превысили, что можно расценить как признак викарной гипертрофии.
При эхографическом исследовании была подтверждена гипотрофия низведенных гонад, выявлены специфические структурные изменения придатков: участки склероза, рубцовые элементы по ходу семявыносящего протока – у 28%, сужение канальцев – у 15,6% обследованных мальчиков. Допплерометрия проведена с целью исследования интенсивности, симметричности интратестикулярного кровотока. Результаты допплерометрии показали снижение скорости тканевого кровотока на стороне оперированного яичка и свидетельствовали о нарушении микроциркуляции ретенционного яичка в периоде физиологической активации интратестикулярного кровотока на фоне пубертата (таблица 1).
Важным прогностическим критерием фертильности у подростков является пубертатный рост и созревание предстательной железы. При проведении трансректального ультразвукового сканирования у мальчиков с односторонним крипторхизмом объем предстательной железы на III и IV стадии пубертата составил 7,3±1,8 мл и 9,6±1,4 мл соответственно, что в сопоставлении с группой здоровых детей расценено как гипотрофия предстательной железы (таблица 1). Обнаружено уменьшение размеров семенных пузырьков на стороне орхиопексии у 20 пациентов (62%), снижение внутритканевого кровотока железы на стороне орхиопексии – у 5-х, склеротические изменения периферических участков паренхимы – у 6 подростков.
Костный возраст у всех пациентов исследуемой группы соответствовал показателям роста и к III стадии полового развития достигал 13,5-14 лет.
Результаты гормонального обследования мальчиков с крипторхизмом в анамнезе представлены в таблице 2.
Таблица 2. Гормональные показатели мальчиков 14-15 лет с односторонним крипторхизмом
| Показатель | Пациенты с односторонним крипторхизмом, n=32 | Здоровые мальчики, п=50 |
| ФСГ, МЕд/л | 3,8±1,4 | 4,15±1,7 |
| ЛГ, МЕд/л | 3,5±1,8 | 3,6±1,2 |
| Т, нмоль/л | 17,5±6,7 | 19,0±6,7 |
Уровень гонадотропинов и тестостерона у большинства мальчиков с односторонним крипторхизмом в анамнезе соответствовал стадии полового развития и не имел достоверных различий с соответствующими показателями здоровых детей.
Таким образом, несмотря на наличие достоверных клинико-гормональных признаков спонтанного пубертата и физиологические сроки полового развития мальчиков с односторонним оперированным крипторхизмом у них обнаружены гипотрофия гонады на стороне орхиопексии и нарушения микроциркуляции в ней, гипоплазия семенных пузырьков в сочетании со склеротическими изменениями паренхимы предстательной железы также на стороне орхиопексии.
Обсуждение
Развитие и созревание половой системы мальчиков с крипторхизмом определяется врожденным функциональным потенциалом гипоталамо-гипофизарно-гонадной системы, своевременным проведением хирургического лечения, индивидуальными особенностями генетически детерминированной программы пубертата. Клиническим маркером пубертата, имеющим прогностическое значение для фертильности, прежде всего, является увеличение объема гонад [11], а также рост и дифференцировка предстательной железы и семенных пузырьков. При обследовании подростков с односторонним крипторхизмом в анамнезе выявлена гипотрофия гонады и дефицит тестикулярного кровотока на стороне орхиопексии, определяемые при первых признаках инициации пубертата (G2) и усугубляющиеся по мере его прогрессирования (G3-G4). Обнаружено уменьшение объема предстательной железы в сравнении с группой здоровых детей, определены склеротические изменения предстательной железы на стороне орхиопексии. Как показал корреляционный анализ, гипотрофия гонад, недоразвитие предстательной железы, не зависят от возраста хирургического лечения пациентов. Данные современных исследователей также свидетельствуют о том, что ранняя и успешная орхиопексия не предотвращает развитие репродуктивных нарушений [5, 8]. Все вышеизложенное позволяет предположить, что в некоторых случаях крипторхизм сочетается с врожденным повреждением собственно тестикулярной ткани. Предположение находит подтверждение в публикациях морфологических и генетических исследований. Так установлено, что инсулиноподобный фактор роста 3, продуцируемый фетальными клетками Лейдига, регулирует трансабдоминальную фазу миграции яичка и потенцирует АМГ-зависимую клеточную пролиферацию [12, 13]. Мутации гена ИФР 3 и его рецептора могут быть причиной крипторхизма в сочетании с нарушением функции тестикула [13]. Микроделеции Y хромосомы – одна из причин врожденного повреждения сперматогенного эпителия, клинически могут быть ассоциированы с крипторхизмом и гипоплазией гонад [14]. Гистоморфологический анализ биоптатов неопущенных яичек, взятый у детей первых месяцев жизни, выявил гипоплазию клеток Лейдига [15].
Принимая во внимание сложные и разнообразные патофизиологические механизмы тестикулярной ретенции, следует рассматривать крипторхизм как одно из фенотипических проявлений патологического формирования половой системы. Пациенты с крипторхизмом нуждаются в проведении комплексного генетического, эндокринологического обследования и требуют мониторинга полового развития для составления прогноза фертильности.
Литература
1. Barthold, J. The epidemiology of congenital cryptorchidism, testicular ascent and orchiopexy / J. Barthold, R. Gonzalez // J. Urol. – 2003. – Vol.170 – P.2396-2401.
2. Ritzén, E.M. Undescended testes: a consensus on management / E.M. Ritzén // Eur J Endocrinol. – 2008. – Vol.159, №1. – P.87-90.
3. Латышев О.Ю. Крипторхизм: исходы и их профилактика: Автореф. дис. канд. мед. наук – СПб, 2009. – 26 с.
4. Орхиопексия при одностороннем крипторхизме: отдаленные результаты / Д.А. Морозов, С.Ю. Городков, А.С. Никитина, И.А. Тихонова // Детская хирургия. – 2007. – № 4. – С.12-14.
5. Infertility in Cryptorchidism Is Linked to the Stage of Germ Cell Development at Orchidopexy / F. Hadziselimovic, B. Höecht, B. Herzog, M. Buser // Hormone Research. – 2007. – Vol.68. – P.46-52.
6. Leissner, J. The undescended testis: consideration and impact on fertility / J. Leissner, D. Filipas // BJU International. – 1999. – Vol.83. – P.885-892.
7. Hadziselimovic, F Testicular histology related to fertility outcome and postpubertal hormone status in cryptorchidism / F. Hadziselimovic, B. Höecht // Klinische Pädiatrie. – 2008. – Vol.220, №5. – P.302-309.
8. Hadziselimovic, F. Early successful orchidopexy does not prevent from developing azoospermia / F. Hadziselimovic // J Urol. – 2006. – Vol. 32, №5. – P. 570-574.
9. Половое развитие и соматический статус мальчиков г. Саратова / В.К. Поляков, Н.В. Болотова, А.П. Аверьянов, М.Г. Петрова // Педиатрия. – 2008. – Т.87., №2. – С.143-146.
10. Пыков, М.И. Нормальная эхографическая анатомия предстательной железы у детей и подростков / М.И. Пыков, Е.А. Филиппова // Репродуктивное здоровье детей и подростков. – 2006. – №3. – С.56-61.
11. Altered serum inhibin B levels in adolescents with varicocele / C. Romeoa, T. Arrigob, P. Impellizzeria et al. // J. Pediatric Surgery. – 2007. – Vol.42, №2. – P.390-394.
12. Ivell, R. The molecular basis of cryptorchidism / R. Ivell, S. Hartung // J. Molecular Human Reproduction. – 2003. – Vol.9, №4. – P.175-181.
13. Hormonal Changes in 3-Month-Old Cryptorchid Boys / A. Suomi, K. Main, M. Marko Kaleva et al. // Journal of Clinical Endocrinology & Metabolism. – 2006. – Vol.91, №3. – P.953-958.
14. Developmental expression and gene regulation of insulin-like 3 receptor RXFP2 in mouse male reproductive organs / S. Feng, N.V. Bogatcheva, A. Truong et al. // J. Biol. Reprod. – 2007. – Vol.77. – P.671-680
15. Leissner, J. The undescended testis: consideration and impact on fertility / J. Leissner, D. Filipas // BJU International. – 1999. – Vol.83. – P.885-892.
Статья опубликована в журнале «Вестник урологии». Номер №1/2014 стр. 19-25
Журнал
Вестник урологии №1/2014
Комментарии
Для отправки комментариев необходимо войти или зарегистрироваться
Болезни яичек: перекрут яичка
В юношеском возрасте, у молодых людей, занимающихся спортом или много ездящих на велосипеде, может произойти перекрут яичка. Это состояние представляет собой резкое перекручивание семенного канатика с вращением ядра вокруг оси. Симптомы — внезапная, очень сильная боль (часто ночью) с быстро увеличивающимся отеком мошонки, сопровождающиеся тошнотой и рвотой.
Перекрут яичка
При появлении таких недомоганий, необходимо как можно скорее попасть к урологу. Врач должен в течение 4–6 часов хирургически устранить перекрут, так как скручивание приводит к нарушению кровообращения, что может привести к инфаркту яичка. Тогда сохранить орган будет невозможно и его придется ампутировать.
Потеря одного яичка не угрожает фертильности, но многие мужчины очень эмоционально подходят к процедуре и рассматривают ампутацию как «снижение мужественности».
Перекрут яичка: эпидемиология, этиология и патогенез
Перекрут яичка требует безотлагательной медицинской помощи. В ее отсутствие в органе наступают ишемические изменения, способные прогрессировать и необратимо нарушать работу мужской половой железы. Происходит ее некроз (омертвление).
Русскоязычные авторы могут давать данному состоянию другие определения: «перекрут семенного канатика и яичка», «заворот семенного канатика», «перекрут семенного канатика», «заворот яичка».
Перекрут встречается нечасто, примерно у одного из 4000 представителей сильного пола. Обычно это дети или подростки 10–16 лет, изредка взрослые и новорожденные. Существуют данные, что патология может развиваться в период до рождения (то есть у плода). В результате на свет появляются мальчики только с одним яичком (монорхизм).
Данная патология может наступить, если яичко не прикреплено как следует ко дну мошонки.
Подтолкнуть к перекруту способны следующие состояния:
- Ненормальная мобильность яичка. Ее корни могут лежать в недоразвитии разных связок яичка — связки, закрепляющей яичко на дне мошонки, или брыжейки, в норме фиксирующей яичко к стенкам мошонки.
- Сильные сокращения мышцы, поднимающей яичко (при резких движениях, напряжении брюшных мышц, травмах, сильном и длительном кашле). Одним из триггеров является тесное нижнее белье.
Вообще больше подвержено перекруту то яичко, которое крупнее другого. В этом могут быть «виновны» новообразования или просто индивидуальные особенности. Перекрут происходит по вертикальной оси яичка снаружи внутрь и бывает разной выраженности.
Иногда симптомы перекрута держатся недолгое время и сами исчезают — привычный перекрут или частичный. Конечно, у таких лиц вероятность наступления полного перекрута очень высока. Им рекомендуется пройти хирургическое лечение, приводящее во всех случаях к полному излечению от симптомов перекрута.