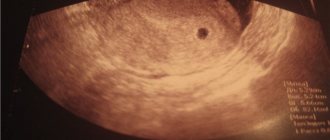
Особенности формирования
Образование формируется на третьей неделе развития зародыша из эндобластического пузыря. Это ранний срок, поэтому женщина еще может не подозревать о своем положении. Зародышевый мешок формируется вместе с эмбрионом по естественной программе и любые отклонения в развитии могут привести к выкидышу. Желточный мешок находится в экзоцеломе и внешне напоминает замкнутое кольцо. Его размеры постепенно увеличиваются до 14 недели, а затем уменьшаются вплоть до полного исчезновения. В этот момент зародышевый орган уже выполнил все свои задачи.
С самого начала формирования эмбриона зародышевый мешок выполняет важные задачи, а когда в нем уже нет необходимости, он исчезает
Образование и функции желточного мешка
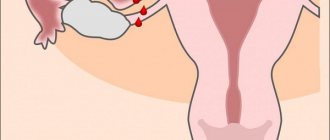
Желточный (гестационный) мешок – это круглый пузырек, который прикреплен к эмбриону в районе брюшной полости. Внутри расположен запас питательных веществ, необходимых для плодного яйца в период его плацентации. Находится зародышевый орган в хорионическом пространстве (между хорионом и амнионом).
Образуется гестационный мешок уже на 2 неделе развития эмбриона из внутреннего зародышевого листка, который называется энтодермой.
Мешочек необходим плоду практически до окончания первого триместра, до тех пор, пока не начинают функционировать органы будущего ребенка.
Специалисты выделяют 3 стадии развития мешочка. Он может быть:
- первичным, образуется на 2 эмбриональной неделе, выглядит как пузырек;
- вторичным, после активного деления клеток образуется новая полость из первичного, которая отличается наличием двухслойных стенок;
- окончательным, формируется на 4 неделе, в период, когда идет закладка внутренних органов.
Часть образования входит в пищеварительную систему зародыша, а оставшаяся часть является сформированным желточным мешком.
Сформированный орган необходим для:
- обеспечения питания зародыша на ранних сроках развития;
- выполнения функции первичной системы кровообращения;
- образования кровяных клеток;
- формирования первых сосудов плода, по которым переносятся питательные элементы;
- доставки кислорода к тканям;
- удаления обмена веществ.
Все питательные вещества эмбриону поступают через желточный проток. Кровь к стенкам мешочка попадает через примитивную аорту. Циркулирует она по широкой капиллярной сети и возвращается в трубчатое сердце зародыша через желточную вену. Благодаря функционированию такой системы обеспечивается дыхание и питание.
Для чего нужен зародышевый орган
Это временное образование, но без него не обходится нормальное развитие плода. В самом начале оно превосходит по размерам эмбриона и амниотическую полость, продолжает увеличиваться, а затем уменьшается и совсем исчезает. В начале первого триместра в нем формируются первичные красные клетки, и оно становится источником кроветворения для будущего ребенка. Постепенно развивается сеть капилляров, а образованные первичные эритроциты переходят к эмбриону и разносятся его кровеносной системой по маленькому организму.
Зародышевый орган активно участвует в обменных процессах, способствует развитию иммунной системы и собирает выделения зародыша
Когда после зачатия прошел почти месяц, в зародышевом мешке образуются первичные половые клетки, которые потом мигрируют к закладкам половых желез эмбриона. Половая система зародыша формируется в середине первого триместра. Поэтому любые негативные воздействия (прием некоторых лекарственных препаратов, облучение, попадание инфекции) могут стать причиной нарушения половой системы будущего ребенка вплоть до образования бесплодия.
До 6 недели с момента зачатия зародышевый орган выполняет для плода функцию печени. В его стенках проходит синтез белков и ферментов, которые участвуют в развитии плода. К другим относятся:
- формирование иммунитета;
- гормональные выделения;
- обеспечение нормального протекания обменных процессов;
- удаления из организма конечных продуктов обмена веществ.
Когда в организме плода образуются свои внутренние органы, необходимость в желточном мешке отпадает, и он постепенно рассасывается
В начале второго триместра он просматривается у основания пуповины в виде маленькой кисты.
Что такое желточный мешок, как и когда он формируется?
Желточный мешочек — это зародышевый провизорный орган большинства позвоночных животных, в том числе и человека. Провизорным называется временный орган, который выполняет функции тканевых структур, не успевших оформиться у эмбриона. К провизорным органам также относятся хорион, амнион, аллантоис, серозная оболочка.
Желточный мешок формируется к 15-16 дню развития эмбриона. Он образуется из эндобластического пузырька, который возникает из внутреннего зародышевого слоя — эмбриобласта.
До 6 недели гестации мешок довольно большой. Он превышает в размерах амниотическую полость и зародышевый диск. На 12-13 неделях он начинает уменьшаться. Это объясняется тем, что у зародыша уже сформированы органы, которые могут перенять на себя функции провизора. К концу первого триместра он перестает работать и полностью редуцируется. Остатки мешочка превращаются в небольшую кисту у основания пуповины.
Можно ли рассмотреть желточный мешочек на первом УЗИ в начале беременности
В начале срока женщинам нужно пройти ультразвуковое исследование. Зародышевый орган можно увидеть на УЗИ начиная с 6 недели и до конца первого триместра. Нормальными считаются отклонения до 2 недель в любую сторону. В результате анализа врачу необходимо оценить расположение желточного мешка, его форму и размеры. Отсутствие признаков образования на УЗИ считается нарушением хода беременности.
Нормальными считаются такие значения диаметра желточного органа:
- 6 недель – 3 мм;
- 8 недель – 4-4,5 мм;
- 10 недель – 5 мм;
- Конец первого триместра – 6 мм.
Образование визуализируется на УЗИ на 6-12 неделе в непосредственной близости от зародыша и оно исчезает в начале второго триместра
Типичные признаки и особенности имплантации плодного яйца
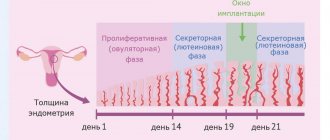
Зачастую плодное яйцо прикрепляется к стенке матки по истечению нескольких дней после состоявшегося незащищенного полового акта, а затем происходит внедрение яйцеклетки после оплодотворения в слой эндометрия. С данного момента в организме женщины начинает активно вырабатываться гормон ХГ (хорионический гонадотропин), на который и реагирует тест — полоска на беременность.
Не всегда проверочный тест будет положительный, поэтому необходимо прибегнуть к достоверному анализу крови на определение ХГ. После получения положительного результата тестирования необходимо в кратчайшие сроки обратиться к гинекологу в женскую консультацию для постановки на учет и дальнейшего наблюдения на протяжении девяти месяцев.
Сформированное плодное яйцо — это самый верный признак наступившей беременности. Оно имеет характерную форму овала и достаточно хорошо визуализируется на УЗИ на третьей неделе отсутствия менструации.
Сам же эмбрион возможно разглядеть, только когда срок достигнет пятой недели. Если же врач УЗИ не обнаруживает эмбрион в плодном яйце, то исследование повторяют примерно через полмесяца. Как правило, эмбрион становится более отчетливо виден, а также определяется его сердцебиение. В иных случаях речь идет о патологическом развитии или же вовсе о застывшей и неразвивающейся беременности.
Именно поэтому очень важно пройти УЗИ на предмет исключения возможных осложнений для дальнейшей корректировки ситуации. Первый триместр является самым важным периодом вынашивания, так как на всем его протяжении идет активная закладка всех органов и систем будущего малыша
Как меняются размеры желточного мешка в соответствии с нормой по неделям
Первое УЗИ обычно проводят на 6 или 7 неделе после зачатия. На приеме у врача будет установлен факт беременности и предположительный срок. Если УЗИ показало незначительные отклонения в размерах желточного мешка от нормы по неделям, не нужно это сразу связывать с нарушением развития эмбриона, потому что диаметр желтого образования быстро меняется. По результатам лабораторного исследования врачу нужно анализировать также местоположение плодного яйца (исключить внематочную беременность), внешний вид эмбриона, желточного яйца, хориона. На этом сроке можно определить жизнеспособность зародыша и частоту его сердцебиения. Чтобы врач смог поставить точный диагноз, иногда может понадобиться повторное УЗИ через несколько недель.
В начале второго триместра можно получить результаты ультразвукового скрининга. В ходе анализа оценивают состояние зародыша и диаметр мешка, который в этот период достигает своего максимального значения. Позже зародышевый орган начинает быстро рассасываться, а на 15-16 неделе в норме он уже не визуализируется на мониторе аппарата для УЗИ.
О чем говорят патологии желточного мешка?
Ультразвуковая диагностика может показать нарушения в развитии мешка. Патологии бывают разными, орган может вообще не визуализироваться на УЗИ, он может вырасти до ненормально больших размеров. Сохранность мешочка после 12 недели — неблагоприятный признак, он может привести к выкидышу. Иногда бывает, что на УЗИ хорошо виден желточный орган, а сам плод не визуализируется, сердцебиения нет. Это явление называется анэмбрионией, такое происходит, кода зародыш гибнет на этапе бластоцисты или вовсе не закладывается.
Нарушения визуализации
В норме желточный мешок должен хорошо просматриваться на УЗИ. Что означает отсутствие визуализации? Это говорит о том, что произошло раннее редуцирование органа.
Если редукция мешка происходит до того, как у эмбриона сформируются необходимые органы, готовые принять на себя его функции, зародыш не получает необходимых веществ для развития:
- останавливается кроветворение;
- прекращают формироваться белки;
- не образуются половые клетки;
- останавливается секреция гормонов.
Подобная патология приводит к необратимым последствиям для плода. Зародыш погибает, наступает так называемая регрессирующая беременность. Эмбрион либо выводится самостоятельно из организма, то есть происходит выкидыш, либо его приходится извлекать методом выскабливания.
Что делать, если произошла ранняя редукция? Сохранить такую гестацию невозможно. Наблюдение за желточным мешком на ранних сроках делают при экстракорпоральном оплодотворении или при предыдущей замершей беременности.
Отклонения в размерах
Желтый мешок не соответствует нормальным размерам — что это значит? При увеличенном органе женщине назначают тройной тест, который поможет определить наличие генетических отклонений у плода. У беременной берут анализ на хорионический гонадотропин, свободный эстриол и альфа-фетопротеин. При неутешительных результатах, которые показали хромосомные отклонения, женщину направляют на аборт.
Уменьшенный мешок часто указывает на недостаток прогестерона. В таком случае доктора назначают лечение прогестеронсодержащими препаратам: Утрожестаном, Дюфастоном, Крайноном.
Сами по себе отклонения в размерах не являются диагностическим показателем. Они могут быть следствием неправильно установленного срока гестации. Обнаружив несоответствие нормальным размерам, врач направляет на дополнительные анализы и обследования и только потом ставит диагноз.
Какие симптомы свидетельствуют о нарушении развития эмбриона
Когда на УЗИ врач видит очевидные отклонения параметров от нормы, то это может говорить о нарушениях развития плода, а также о возможности прерывания беременности.
К неблагоприятным признакам следует отнести:
- образование не визуализируется на мониторе УЗИ в течение всего 1 триместра;
- диаметр мешка отличается от нормы (менее 2 мм или более 7 мм);
- деформированная форма.
Перечисленные симптомы в комплексе с другими отклонениями могут указывать на высокую вероятность выкидыша. Как правило, женщине назначают повторное обследование на аппарате, который выводит результаты на экран с большей точностью.
Патологии
Во время проведения УЗД врач может выявить отклонения. Насторожить должен момент, когда не визуализируется гестационный мешок. Значение уделяют также размеру этого питательного органа.
Обращают внимание на образование кист желточного мешочка и жёлтого тела.
Отсутствие визуализации
В норме с 6 по 12 неделю беременности питательный мешочек должен быть отчетливо виден на УЗИ. Если в указанные недели беременности он не визуализируется, то это является неблагоприятным диагностическим признаком.
Ранее рассасывание желточного мешочка приводит к тому, что эмбрион перестает в полном объеме получать необходимые для его развития вещества. При этом нарушается выработка гормонов, необходимых ферментов. Останавливается процесс продуцирования красных кровяных телец. При редуцировании желточного мешка раньше установленного срока происходит выкидыш. Остановить самопроизвольный аборт с помощью медикаментов невозможно.
Если при проведении УЗИ не определяется сердцебиение, отсутствует желточный мешок, то это свидетельствует о регрессирующей беременности. В такой ситуации проводят выскабливание полости матки.
Маленький и большой размер
У некоторых женщин при проведении диагностики выявляют, что размер гестационного мешочка не соответствует установленной норме. При уменьшении образования подозревают, что начался процесс его рассасывания. В этом случае возможна гибель эмбриона.
Если гестационный мешок по результатам УЗИ больше нормы, то повода для беспокойства нет. Такая ситуация возможна в случаях, когда неправильно установлен предполагаемый срок беременности. Это возможно при нерегулярных менструациях. В таких случаях медику следует определить срок в соответствии с размерами плода.
Отклонения в размерах гестационного мешка имеет диагностическую ценность только в комплексе с другими показателями. Если эмбрион визуализируется в плодном яйце, которое расположено в полости матки, сердцебиение определяется, то поводов для беспокойства нет. Увеличение величины считается индивидуальной особенностью.
Киста
К началу 2 триместра гестационный мешочек рассасывается. От него в норме остается маленькое кистозное образование, расположенное у основания пуповины. В некоторых случаях из элементов желточного протока формируются истинные кисты. Обнаружить такие кисты можно только после рождения. У них видна капсула, а в диаметре они вырастают до 1 см. Кисты формируются возле тельца ребенка.
При проведении УЗД врач может выявить кисту жёлтого тела в яичнике. Причины их формирования не установлены. Кисты никак не влияют на развитие плода, поэтому опасаться не надо. У большинства женщин киста жёлтого тела самостоятельно рассасывается к концу беременности. При обследовании после родов на УЗИ состояние яичников не отличается от нормы.
Если образование не визуализируется на мониторе
Если беременность протекает без осложнений, то на экране УЗИ зародышевый мешок отчетливо виден, начиная с 6 недели срока и до конца 1 триместра. Если на экране невозможно рассмотреть желтое образование, то это является неблагоприятным фактором. Это значит, что эмбрион не получает должного питания, а в его организме не происходят обменные процессы, не синтезируются гормоны и ферменты, не образуются кровеносные клетки, которые необходимы для его развития и жизнедеятельности. В это время невозможно установить сердцебиение малыша, а его размеры, как правило, не соответствуют норме для этого срока. Поэтому редукция зародышевого органа может стать причиной самопроизвольного выкидыша.
Если УЗИ не показывает желточный орган, то для женщины необходимо срочное хирургическое вмешательство. В результате удаляется плодное яйцо и выскабливается полость матки.
Если зародышевый орган рассасывается раньше положенного срока, то плод не получает нужной поддержки и его развитие внутри утроба матери останавливается
В этом случае врач диагностирует замершую беременность или выкидыш.
Жёлтое тело на УЗИ
После выхода яйцеклетки из яичника на месте, где был фолликул, формируется жёлтое тело. За его развитие отвечает лютеинизирующий гормон. Именно это образование секретирует прогестерон – главный гормон беременности.
Жёлтое тело является временной железой, которая появляется после овуляции и при отсутствии беременности уменьшается к моменту начала менструации. Если яйцеклетка оплодотворяется и прикрепляется, то жёлтое тело продолжает вырабатывать прогестерон. Временная железа сохраняет активность до конца 1 триместра.
От качества и величины жёлтого тела зависит, сможет ли оплодотворенная яйцеклетка внедриться в эндометрий. Оно также влияет на развитие и рост плодного яйца.
При проведении УЗИ врач может установить размеры железы. Она выглядит как круглый мешочек с неоднородной структурой, расположенный с одной стороны и немного приподнятый над поверхностью яичника.
Если при проведении обследования временную железу в яичнике не видно, а факт беременности установлен, то это считается плохим диагностическим признаком. При небольших размерах жёлтого тела существует вероятность развития прогестероновой недостаточности.
Если желточный орган меньше установленной нормы
Если во время прохождения УЗИ врач видит, что размеры образования меньше установленного значения, то ситуация указывает на то, что оно рассасывается раньше положенного времени. Несформированные в достаточной мере внутренние органы ребенка не могут поддерживать его жизнедеятельность и беременность замирает. Иногда у женщины не случается выкидыша, потому что не происходит нужных сокращений матки. В случае регрессирующей беременности необходимо хирургическое вмешательство.
Для нормального протекания беременности важно, чтобы желточный мешок формировался вместе с зародышем и рассасывался только тогда, когда уже полностью выполнил свои функции
Формирование плодного яйца
Первый этап цикла, который проходит половая клетка – выход яйцеклетки из фолликула. Обычно созревает 3-4 фолликула, но только одна яйцеклетка во время овуляции проходят по маточным трубам женщины.
Рост и развитие новой жизни начинается со слияния яйцеклетки и сперматозоида. Сразу после овуляции и слияния вокруг яйцеклетки образуется защитная оболочка.
Этот верхний защитный слой вокруг зародыша в дальнейшем разовьется в плодный пузырь, содержащий в полости амниотическую жидкость.
На ранних стадиях беременности во время УЗИ можно увидеть образование овоидной формы небольшого диаметра. Это и есть плодное яйцо. Первым этапом его развития является морула, состоящая из 12-32 бластомеров, образовавшихся в результате деления зиготы, которые превращаются в компактный шарик.
По мере размножения клеток, зародыш продолжает продвигаться по маточным трубам до тех пор, пока не закрепится на слизистой стенке внутри матки. После этого внешним слоем оболочки начинается выработка ХГЧ (хорионический гонадотропный гормон), который является одним из первых показателей беременности женщины. Все это время питание плода осуществляется за счёт внутреннего ресурса яйцеклетки. В процессе дальнейшего развития место присоединения трансформируется в плаценту. В это время для предотвращения инфицирования образуется слизистая пробка, которая закрывает вход в матку. Весь этот процесс занимает около двух суток. Если зародыш не прикрепляется к стенке матки, то вместе с менструацией в конце цикла происходит выкидыш, и зачастую женщина даже не знает, что она была беременна. На следующем цикле снова происходит выход яйцеклетки из фолликула, овуляция, и весь процесс повторяется еще раз.
Как выглядит плодное яйцо, структура:
- Ворсинчатая оболочка, хорион;
- Амнион (амниотический мешок или водная оболочка);
- Зародыш.
Точно разглядеть, как выглядит плодное яйцо сложно даже при помощи УЗИ. Из-за малого диаметра зародыш сложно обнаружить внутри матки, если женщина беременна меньше месяца.
Случается, что даже на сроке 6—7 недель внутри яйца не просматривается зародыш — это может говорить о неразвивающейся беременности. Пустое плодное яйцо встречается довольно редко, и часто является симптомом генетических нарушений у женщины или ее партнера.
Если размеры зародышевого образования больше положенных
Когда результаты УЗИ показали, что размер органа больше, чем должны быть в данный период, то факт указывает на неточное определение срока зачатия. В свою очередь, нарушения менструального цикла беременной женщины могут быть связаны с гинекологическими патологиями. Тогда перед гинекологом стоит задача пересчитать срок, а затем проанализировать развитие эмбриона по всем возможным признакам.
В большинстве случаев, увеличенные размеры зародышевого мешка указывают на неточный расчет срока
Важно знать, что отклонения размеров зародышевого мешка от нормы имеют значение только в комплексе с остальными результатами УЗИ. Поэтому врач анализирует развитие эмбриона по локализации, размерам и частоте сердцебиения. Если степень развития плода соответствует сроку, то у будущей мамы нет причин для беспокойства. Незначительные изменения размера желточного органа могут быть связаны и с индивидуальными особенностями организма, что в целом не окажет влияние на протекание беременности в первом триместре.
Отклонение размеров желточного мешочка от нормы при беременности
Параметры временного образования иногда бывают меньше нормальных показателей или, наоборот, превышают их. Это явление считают тревожным, но в то же время субъективным признаком, поэтому в обязанности врача входит его тщательная проверка и расшифровка. Так, прежде чем говорить о наличии каких-либо нарушений, проводят тройной тест. В рамках этого тестирования изучают маркеры аномалий развития и хромосомных нарушений эмбриона.
Этот же тест актуален, когда желточный мешок «задержался» на своем месте слишком долго. Если подтверждается наличие какой-либо необратимой внутриутробной проблемы, беременность искусственно прерывают.
Желточный мешок меньше нормы при беременности
Слишком маленькие размеры временной структуры говорят о дефиците прогестерона. Ситуацию часто получается исправить при помощи медикаментозного вмешательства. Беременной назначают Дюфастон, Утрожестан и другие препараты прогестерона.
В других случаях уменьшенные параметры желточного пузыря наблюдаются, если орган начал разрушаться раньше срока. В этот момент жизненно необходимые органы плода еще не успели оформиться и нормально работать не могут, поэтому зародыш погибает, а беременность завершается выкидышем. Если самопроизвольного срыва не происходит, беременность называют регрессирующей (замершей).
Желточный мешок больше нормы при беременности
Когда размеры большого желточного мешка превышают норму, скорее всего, срок беременности был определен неправильно, что нередко случается, если женщина не может похвастаться регулярным месячным циклом. Для разъяснения ситуации специалист повторно оценивает размеры зародыша и пересчитывает его «возраст» на основании новых данных.
Подведем итог: если встреча яйцеклетки и сперматозоида закончилась беременностью, при отсутствии критических дней монитор аппарата УЗИ отобразит желтое тело, а еще 6 недель спустя станут видны очертания желточного пузыря. Если параметры этого временного образования не будут отвечать установленным нормам, не исключены аномалии эмбрионального развития на ранних сроках беременности. В связи с этим обязанностью каждой женщины, которая готовится стать матерью, является своевременная постановка на учет и ответственное выполнение всех рекомендаций врача.
Предназначение желточного мешка при беременности
На заре беременности размеры желточного мешка превосходят амниотическую полость и сам зародыш. На данный момент от этой структуры зависит будущее плода, поскольку она отвечает за ряд важнейших функций, которые обеспечивают нормальное развитие органов и структур нового организма:
- восполняет отсутствие печени у малютки, синтезируя целый ряд необходимых веществ: альфа 2-микроглобулина, альфа-фетопротеина, трансферринов и пр.;
- играет решающую роль в том, мальчиком или девочкой впоследствии станет эмбрион, поскольку направляет к нему первые клетки, отвечающие за половую принадлежность;
- принимает участие в формировании иммунитета плода;
- создает в своих тканях первые эритроциты и наращивает мельчайшую капиллярную сетку, на основе которой впоследствии образуется кровеносная система, откуда зародыш возьмет все, что ему понадобится для роста.
Когда желточный мешок при беременности пропадает, на теле эмбриона после него остается кистообразная отметка рядом с пуповинным канатиком.
Полезное видео об УЗИ на раннем сроке беременности
Мне нравится!
Многие будущие мамочки, попадая в кабинет ультразвукового исследования, слышат про желточный мешок при беременности. Однако не всегда врач УЗИ дает полные ответы на все вопросы беременных дам.
Что такое желточный мешок при беременности – не путать с желтым телом
Еще до зачатия в одном из яичников женщины формируется яйцеклетка, имена она, соединившись со сперматозоидом, даст новую жизнь – жизнь вашего ребенка. В середине менструального цикла «мешочек» или доминантный фолликул, содержащий созревшую яйцеклетку, лопается, и яйцеклетка отправляется в матку через фаллопиевы трубы. А на месте лопнувшего мешочка происходит образование желтого тела, цель которого – выработка прогестерона. Этот гормон крайне важен, он призван поддержать и сохранить будущую беременность в первый триместр. Гормоны, вырабатываемые желточным мешком, помогают предотвратить отторжение плода после прикрепления – имплантации (т. е. снижают риск прерывания беременности, самопроизвольного аборта), подготавливают молочный железы к лактации, снижают артериальное давление и подавляют иммунную систему, что обеспечивает лояльное отношение материнского организма к новой, активно развивающейся жизни.
Желточный мешок, что же это такое?
После зачатия, на 15-16 день беременности формируется желточный мешок. Являясь «временным органом» малыша, желточный мешок при беременности представляет собой придаток, находящийся на брюшной стороне эмбриона. Он содержит запас желтка, необходимого для развития. Первое время (до начала функционирования собственных органов плода) он выполняет функции печени, селезенки, а также является поставщиком первичных половых клеток, активно учас
твует в формировании иммунитета и в обменных процессах.
Значение размеров желточного мешка
Согласно проведенным исследованиям, увеличение или, наоборот, – уменьшение желточного мешка, а также неправильная форма нередко сопровождаются замершей беременностью
Именно поэтому так важно оценить размеры желточного мешка при беременности
УЗИ первого триместра
При ультразвуковом исследовании на ранних сроках беременности именно желточный мешок является важным диагностическим критерием. Это обусловлено тем, что размеры желточного мешка в первые девять недель беременности значительно превышают размеры ребенка. Желточной мешок при беременности начинает визуализироваться с 5,5 недели. При нормально развивающейся беременности на сроке 5-10 недель размер желточного мешка должн быть меньше 5,5 миллиметров. С 8 по 12 недели беременности размер желточного мешка должен быть более 2 миллиметров.
Редукция желточного мешка
В начале четвертого месяца беременности плод уже полностью сформирован, и начинается плацентарное кровообращение, вследствие чего ставший ненужным желточный мешок при беременности на более поздних сроках исчезает. Однако бывают случаи, когда редукция (распад) его задерживается, и происходит его кистозное перерождение. Этот факт не должен вызывать большого беспокойства при условии, что все остальные показатели скринингового УЗИ оказались в норме. Если же беспокойство вас не покидает, можно сделать УЗИ еще раз – примерно через 2-3 недели.
Орган у человека
После того как зародыш закрепляется на стенках матки, начинается его очень быстрое развитие. Рост эмбриона – это настоящее чудо природы. После рождения ни одно существо не способно так же быстро развиваться, как зародыш в материнской утробе.
Уже через несколько недель после зачатия на месте слившихся сперматозоида и яйцеклетки постепенно формируется эндобластический пузырек. Он становится своеобразным “прообразом” будущего человеческого существа. Еще через несколько недель из эндобластического пузырька начинает формироваться желточный мешок. Он просуществует довольно недолго – “жизнь” его занимает не более трех месяцев, но без него плод не сможет нормально сформироваться.
Желточный мешок относят к так называемым провизорным органам. Они существуют только временно. Их функция – заменить зародышу те органы, которые есть у взрослого человека, но еще не сформировались у эмбриона. Кроме желточного мешка известны следующие провизорные органы:
- 1. Амнион, задача которого сформировать водную среду, в которой бы мог полноценно развиваться будущий человек.
- 2. Хорион. Это практически внешний орган зародыша. Так как ребенок должен прикрепиться к стенкам матки, ему необходимо “обойти” ее слизистую защиту, и в этом эмбриону помогает хорион.
- 3. Плацента. Это важный провизорный орган человека. Именно он помогает будущему человеку дышать, питаться, выделять продукты жизнедеятельности, расти и развиваться до рождения. Плацента является надежным защитником ребенка и сопровождает его до самых родов.
Основная задача желточного мешка в развитии эмбриона – это формирование первичной кровеносной системы и сосудов. Уже на 15 день после зачатия в стенках органа начинается постепенное формирование самых первых капилляров человека. Через месяц после оплодотворения желточный мешок становится на время главным половым органом эмбриона: на 29 сутки существования зародыша выделяются первые клетки, которые имеют влияние на формирования пола будущего человека.
Желточный мешок постепенно утратил свою пищеварительную функцию, которой он был наделен у птиц, рыб и рептилий. В организме человека он смог стать прообразом не только кровеносной системы, но и большинства органов.
Меньше нормы
Длина и ширина органа у большинства пациенток совпадают со стандартными величинами. Отклонением считается несоответствие размеров матки сроку беременности на 2 и более сантиметров.
Существует ряд причин, по которым орган растает медленнее, чем положено:
- небольшой размер плода;
- несостоявшийся выкидыш;
- неверно установленный срок зачатия;
- недостаток амниотических вод;
- патологии внутриутробного развития.
Меньший размер матки характерен для женщин, вынашивающих беременность дольше срока, страдающих поздним гестозом. Особенно опасно на последних неделях гестации маловодие. Такое состояние может закончиться преждевременными родами, привести к умственному и физическому отставанию ребенка.
На ранних сроках, когда плод подвижен, величина матки при осмотре на кресле может оказаться меньше фактической. Например, в 10–11 недель соответствовать 5- или 7-недельным размерам. Если малыш постоянно вертится, сгибается и поворачивается, нетрудно ошибиться. Определить действительный срок поможет УЗИ.
Причины уменьшения КТР
Неразвивающаяся беременность
Данная патология подтверждается отсутствием движения и сердцебиения у плода. Однако это возможно оценить только у эмбриона, если КТР превышает 6 мм. Если копчико-теменной размер больше 6 мм и сердцебиение не определяется, то исходя из ситуации рекомендуется или повторное УЗИ через 5-7 дней, или экстренное оперативное вмешательство.
Позднее оплодотворение ввиду более поздно наступившей овуляции
Это возможно, например, при наступлении беременности в короткий срок после отмены гормональных контрацептивов. Для подтверждения данной причины необходимо провести контрольное УЗИ через 10-14 дней с определением КТР для более точного определения срока беременности.
Нарушение гормонального фона матери
Чаще это вызвано дефицитом прогестерона. При отсутствии адекватного назначения заместительной терапии возможно прерывание беременности на ранних сроках. Для диагностики используется лабораторные методы определения уровня гормонов.
Инфекционные заболевания у матери
Особенно это характерно для инфекций урогенитального тракта (хламидийная, микоплазменная инфекции). В связи с этим, необходимо проводить обследование на инфекции, передающиеся половым путем беременных женщин, а так же проведение необходимой антибактериальной терапии в допустимые сроки.
Генетические заболевания
Например, синдром Дауна, Шерешевского-Тернера, Патау. При подозрении на данную патологию необходимо проводить биохимическое обследование беременных. При выявлении изменений в результатах УЗИ и биохимических анализах рекомендовано проведение амниоцентеза (забор околоплодной жидкости во время пункции для дальнейшего исследования) или кордоцентеза (забор пуповинной крови). Однако, в связи с инвазивностью метода, необходимо согласие беременной женщины на проведение данного исследования.
Патология матки
В частности, миома матки, изменения в следствие предшествующих абортов и выкидышей. На данную причину указывают данные анамнеза и предыдущих УЗИ.
Развитие многоплодной беременности. При такой патологии так же возможно несоответствие полученным значениям КТР данным из таблицы, но это не является патологией.
Объем обследования, необходимый при выявлении отклонения КТР от нормы, индивидуален в каждом случае и определяется не только данными УЗИ, но и данными анамнеза, клиническими данными.
Определение гормонального фона, обследование на наличие инфекций передающихся половым путем, исключение хромосомных заболеваний. Пока проводится обследование, необходимо проводить ультразвуковое исследование в динамике, но нецелесообразно проводить его чаще, чем через 5 дней.
Помимо определения копчико-теменного размера, во время проведения скринингового ультразвукового исследования, определяются и другие важные показатели:
- Наличие сердцебиения и их частота.
- Толщина воротникового пространства (как косвенный маркер синдрома Дауна, оценивается в сроке до 13 недель).
- Желточный мешок, его наличие, толщина (определяется до 12 недель, важен в диагностике не развивающейся беременности).
- Хорион, его расположение и структура (информация о расположении плаценты в последующем, наличии внутриутробной инфекции и резус-конфликта).
Нормы всех этих показателей так же зависят от срока и имеют установленные табличные значения.
Проведение исследования на аппаратах высокого и экспертного класса специалистами, прошедшими специальное обучение, позволяет получить достоверное заключение, на котором основана дальнейшая тактика ведения беременности. Они так же решают сколько и в какой срок дополнительных ультразвуковых исследований необходимо провести при подозрении на патологическое течение беременности.
На каком сроке и при каком уровне ХГЧ во время УЗИ видно плодное яйцо?
В ходе УЗИ плодное яйцо обнаруживается в виде маленькой черной точки. В нем хорошо видно расплывчатое белое пятнышко – эмбрион. Исследование проводят трансвагинальным способом. Плодное яйцо представляет собой анэхогенное (не отражающее ультразвуковые волны) образование округлой или овальной формы. Микроскопические размеры эмбриона в самом начале его развития не дают возможности увидеть его с помощью УЗИ. На ранних сроках сонолог выявляет беременность и определяет ее срок, обнаруживая плодное яйцо и измеряя его.
Врач сможет увидеть плодное яйцо и эмбрион не ранее 5-й акушерской недели. Убедительным признаком наступившей беременности служит выявленный с помощью анализа крови уровень ХГЧ от 1500 до 5000 МЕ/л. Как правило, если результат анализа соответствует норме, можно отправляться на УЗИ, – врачу будет видно плодное яйцо.
Размеры по неделям
Размеры плодного яйца на начальных сроках беременности являются главным параметром, по которому врач может судить о том, как и развивается малыш. Зародыш еще очень мал, измерить его и отдельные его части не представляется возможным, но вот темпы роста плодного яйца – очень информативный показатель развития беременности в целом.
Размеры плодного яйца говорят не только о развитии, но и соответствии определенным акушерским срокам. Дело в том, что в самом начале беременности, когда эмбрион еще только появляется, нет большой разницы в росте и весе. Это значительно позже дети в материнской утробе начинают расти по-разному, в соответствии со своей генетической программой (одни – высокие, другие – маленькие). А пока все малыши развиваются практически идентично, поэтому темпы роста плодного яйца почти одинаковые.
Погрешности и диапазон значений в диагностических таблицах связаны с вероятностью поздней имплантации, а также с другими факторами, которые могут отразиться на размерах плодного яйца, но не представляют угрозы развитию малыша.
Для измерения используется специальная методика. Диагност УЗИ так прокладывает прямую визуальную линию через плодное яйцо, которое видит на мониторе, чтобы концы отрезка располагались на противоположных друг другу точках внутренней оболочки плодного мешка. Этот размер носит название СВД – средний внутренний диаметр.
Этот размер определяется самым первым. Затем к нему добавляется копчико-теменной размер самого зародыша. Немаловажным также считается размер желточного мешочка.
Нормы роста можно увидеть в таблице.
Таблица соответствия размеров плодного яйца.
| Акушерский срок, недели | СВД, мм | КТР, мм | Желточный мешочек, мм | Площадь плодного яйца, мм^2 | Объем плодного яйца, мм^3 |
| 5 | 5-18 | 1-2 | — | 245 | 2187 |
| 6 | 13-22 | 4-5 | 3,0 | 363 | 3943 |
| 7 | 21-24 | 5-17 | 4,0 | 432 | 6912 |
| 8 | 29-30 | 10-25 | 4,5 | 675 | 13490 |
| 9 | 33-36 | 16-36 | 5,0 | 972 | 16380 |
| 10 | 39-44 | 24-49 | 5,1 | 1210 | 31870 |
| 11 | 47-51 | 34-58 | 5,5 | 1728 | 55290 |
| 12 | 56-57 | 42-73 | 6,0 | 2350 | 87080 |
| 13 | 63-65 | 51-87 | 5,8 | 3072 | 131070 |
Таким образом, считается совершенно нормальным, если в 5 акушерских недель – через неделю после начала задержки, у женщины будет обнаружено плодное яйцо, размеры которого будут 4-5 мм. А в 7 акушерских недель совершенно нормальным будет плодное яйцо размером 20 мм. Обнаружение несоответствия размеров срокам может говорить об определенных патологиях. Но под отставанием следует понимать существенное отклонение, например, при сроке беременности в 7 недель размер плодного мешка – 4-5 мм. Давайте рассмотрим, какими бывают патологии плодного яйца и каков прогноз.