Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
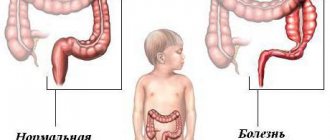
Кишечной непроходимостью принято называть состояние, при котором нарушается прохождение пищевых масс по кишечнику. При этом может возникнуть полное или частичное нарушение продвижения кишечного содержимого.
Наиболее подвержены риску развития кишечной непроходимости, следующие группы:
- пожилые люди;
- лица, которым проведены оперативные вмешательства на кишечнике и желудке.
Виды и причины
Кишечная непроходимость подразделяется на следующие виды:
- динамическая,
- механическая,
- сосудистая.
Вид определяется причиной, вызвавшей данное патологическое состояние.
Причины динамической непроходимости:
- постоянный спазм мускулатуры кишечника, который может возникнуть при болевых раздражениях кишечника глистами, при остром панкреатите, при травматических повреждениях инородными телами;
- паралич мускулатуры кишечника, который развивается при оперативных вмешательствах, отравлениях морфиносодержащими препаратами, солями тяжелых металлов, в результате пищевых инфекций.
При механической непроходимости обязательно имеется какое-либо препятствие:
- каловые камни, камни из желчевыводящих путей, инородное тело, сдавление просвета кишечника снаружи опухолевыми образованиями и кистозными образованиями других органов, опухоли кишечника, растущие в просвет;
- завороты петель кишечника в результате ущемления кишечника в воротах брюшных грыж, спаечные и рубцовые процессы, узел из петель кишечника.
Сосудистой непроходимости всегда способствуют нарушения кровоснабжения (тромбозы, эмболии) брыжеечных кровеносных сосудов.
Симптомы кишечной непроходимости
Кишечная непроходимость является острым состоянием, то есть все симптомы заболевания развиваются быстро, за несколько часов.
Выделяют несколько характерных признаков заболевания:
- болевые ощущения в животе;
- задержка стула;
- рвота;
- нарушение отхождения газов.
Кишечная непроходимость всегда начинается с появления болей в животе. Схваткообразный характер болей объясняется наличием перистальтических сокращений кишечника, которые способствуют продвижению пищевых масс.
При наличии заворотов кишки боли сразу интенсивные, невыносимые, постоянные. При наличии другого вида кишечной непроходимости болевые ощущения могут быть схваткообразными и нарастать постепенно в своей интенсивности. У больного появляется вынужденное положение – он поджимает ноги к животу.
Боли могут быть настолько выраженными, что у больного наступает болевой шок.
Рвота развивается рано, если у больного возникает непроходимость в верхних отделах кишечника (тонком кишечнике), при этом у больного она многократная, но не приносит облегчения.
При непроходимости в нижних отделах кишечника она появляется лишь при развитии общей интоксикации организма, через 12-24 часа.
Нарушение отхождения стула и газов особенно характерно для нижней кишечной непроходимости. У больного возникает вздутие живота, урчание.
При неоказании помощи больному, примерно через сутки у больного развивается общая интоксикация организма, для которой характерно:
- повышение температуры тела;
- учащение дыхательных движений;
- перитонит (поражение брюшины);
- септический процесс (распространение инфекции по всему организму);
- нарушение мочеотделения;
- выраженное обезвоживание.
В результате общей интоксикации, при отсутствии лечения, может наступить смерть больного.
Разновидности кишечной непроходимости у новорождённого: критерии для классификации
Много различных патологических процессов могут вызвать непроходимость кишечника у детей.
Разделяют врождённую и приобретённую непроходимость. Врождённая кишечная непроходимость вызвана нарушением внутриутробного развития ребёнка.
Её причинами могут быть:
- эмбриональные пороки развития кишечника;
- нарушение процесса вращения кишечника в процессе формирования желудочно-кишечного тракта;
- патология развития других органов брюшной полости.
Приобретенная кишечная непроходимость у детей является следствием воспалительных процессов или проведенной операции.
Существует несколько классификаций кишечной непроходимости по различным критериям:
1) Наличие или отсутствие физического препятствия
Кишечные непроходимости разделяются на: механические и динамические.
- механическая непроходимость — это физическая блокировка кишечника опухолью, рубцовой тканью или другим типом блока, который препятствует проникновению содержимого кишечника через точку закупорки;
- динамическая непроходимость возникает, когда здоровые волнообразные сокращения мышц кишечных стенок (перистальтика), перемещающие продукты пищеварения по желудочно-кишечному тракту, нарушаются или прекращаются в целом.
2) Уровень задействованного участка кишечника
Это высокая и низкая непроходимость кишечника:
- высокая кишечная непроходимость у новорождённых наблюдается при атрезии (заращении) или стенозе (сужении) двенадцатиперстной кишки;
- низкая кишечная непроходимость может стать следствием атрезии или стеноза тонкой кишки, подвздошной кишки и восходящего ободочного отдела кишечника.
3) Степень непроходимости:
- полная непроходимость кишечника. При ней наблюдается абсолютное отсутствие стула;
- при частичной непроходимости проходит небольшое количество стула.
4) Скорость развития симптомов:
- острая кишечная непроходимость у детей характеризуется быстро развивающимися симптомами;
- хроническая. Для неё характерны медленно развивающиеся симптомы, боль может не проявляться. Чаще встречается при высокой кишечной непроходимости.
Симптомы кишечной непроходимости в острой форме, в отличие от хронической, медленно прогрессируют, но имеют свойство внезапно усиливаться или ускоряться.
5) Число точек непроходимости:
- простая непроходимость. Это когда происходит нарушение движения содержимого кишечника из-за наличия физического препятствия, закрывающего просвет, но содержимое просвета может двигаться назад;
- замкнутый контур. Это происходит, когда просвет кишечника закупорен в двух точках, в которых у содержимого кишечника нет возможности двигаться вперёд или назад;
- ущемлённая непроходимость. Возникает в случае, когда есть нарушение кровоснабжения закупоренного сегмента.
Диагностика
Для постановки диагноза кишечной непроходимости обязательно проводится ряд лабораторных и инструментальных исследований:
- общий анализ крови – может быть увеличение лейкоцитов при воспалительных процессах;
- биохимический анализ крови может указать на нарушения обменных процессов (нарушение состава микроэлементов, снижение белка);
- рентгенологическое исследование кишечника обязательно при постановке данного диагноза. При введении рентгеноконтрастного вещества в просвет кишечника можно определить уровень развития кишечной непроходимости;
- колоноскопия (исследование толстого кишечника при помощи датчика с видеокамерой на конце) помогает при толстокишечной непроходимости, для исследования тонкого кишечника применяется – ирригоскопия;
- ультразвуковое исследование не всегда информативно, так как при кишечной непроходимости происходит скопление воздуха в животе, что мешает нормальной оценке данных;
В сложных случаях проводят лапароскопическое исследование брюшной полости, при которой в брюшную полость вводится датчик с видеокамерой через небольшой прокол. Данная процедура позволяет исследовать органы брюшной полости и поставить точный диагноз, а в некоторых случая сразу провести и лечение (заворот кишок, спаечный процесс).
Дифференцировать кишечную непроходимость необходимо с:
- острым аппендицитом (УЗИ, локализация в правой подвздошной области);
- прободные язвы желудка и 12-перстной кишки (проведение ФГДС, рентгенография с контрастным веществом);
- почечная колика (УЗИ, урография).
Для уточнения диагноза всегда необходимо проведение дополнительных методов исследования, так как только по симптомам дифференцировать кишечную непроходимость невозможно.
Низкая кишечная непроходимость
Под низкой кишечной непроходимостью подразумевают все виды непроходимости тонкой и толстой кишки, за исключением дуоденальной непроходимости. Причинами кишечной непроходимости могут быть атрезия кишки, мембрана, кистозное удвоение кишки, лимфангиома брыжейки тонкой кишки, мекониевый илеус, болезнь Гиршпрунга.
Диагноз кишечной непроходимости можно заподозрить при антенатальном обследовании. При УЗИ плода обнаруживаются расширенные петли кишечника. При антенатальной диагностике кишечной непроходимости следует исключить муковисцидоз. С этой целью производят исследование крови как будущих родителей, так и плода на наличие гена муковисцидоза. Если оба родителя гетерозиготны по гену муковисцидоза, то весьма вероятно рождение больного ребенка, и в этом случае целесообразно рекомендовать прерывание беременности. При отсутствии данных за муковисцидоз у плода с признаками кишечной непроходимости и заинтересованности родителей в рождении ребенка, беременность может и должна быть сохранена.
Если кишечная непроходимость была диагностирована антенатальной, сразу после рождения ребенка необходимо установить желудочный зонд и опорожнить желудок, и перевести новорожденного в специализированный стационар.
У ребенка с низкой кишечной непроходимостью с первых суток жизни появляется яркая клиника. Отмечается вздутие живота, отсутствует отхождение мекония, а вместо него из прямой кишки отходит светлая слизь, у ребенка отмечается рвота с примесью желчи, а затем застойным содержимым. При появлении данных симптомов необходимо незамедлительно исключить энтеральное кормление, установить желудочный зонд и опорожнить желудок, и перевести новорожденного в специализированный стационар.
Основным методом диагностики низкой кишечной непроходимости является рентгенологическое исследование, которое начинают с обзорных рентгенограмм в вертикальном положении. При низкой кишечной непроходимости на обзорных рентгенограммах можно выявить повышенное газонаполнение петель кишечника, дилятированные петли, иногда наличие уровней.
Для уточнения диагноза всем детям в первые часы необходимо производить ирригографию с водорастворимым контрастом. Ирригограмма при низкой кишечной непроходимости позволяет провести дифференциальную диагностику между атрезией тонкой кишки, мекониевым илеусом и болезнью Гиршпрунга.
При болезни Гиршпрунга на первом этапе возможно проведение консервативного лечения. При выявлении мекониевого илеуса проводятся высокие гипертонические клизмы с водорастворимым контрастом, что позволяет у большинства детей разрешить кишечную непроходимость.
Предоперационная подготовка при низкой кишечной непроходимость краткая, не более 3 часов. Определяются группа крови и резус фактор, биохимические показатели крови, кислотно-щелочное состояние, общий анализ крови, проводится инфузионная и антибактериальная терапия.
Объем оперативного пособия зависит от вида патологии и имеющихся осложнений. По возможности формируется первичный косой кишечный анастомоз по типу «конец в конец». Если из-за большой разницы в диаметре приводящего и отводящего отделов кишки сформировать первичный анастомоз не представляется возможным, то создается Т-образный разгрузочный анастомоз, или выводится энтеростома.
В послеоперационном периоде по мере восстановления пассажа по кишечнику начинается энтеральное кормление с постепенным увеличением объема. Выписка пациента из стационара возможна тогда, когда ребенок усваивает физиологический объем питания, и отмечается стойкая прибавка веса. Отдаленные результаты лечения удовлетворительные.
Лечение кишечной непроходимости
При подозрении на кишечную непроходимость больной обязательно подлежит экстренной госпитализации в хирургическое отделение.
Важно! Не допускается самолечение обезболивающими и спазмолитическими препаратами.
В ранние часы после начала заболевания, при отсутствии тяжелых осложнений проводится консервативная терапия.
Для консервативного лечения применяются:
- эвакуация желудочного и кишечного содержимого при помощи зондирования;
- при спазмах — спазмолитическая терапия (дротаверин, платифиллин); при параличе – стимулирующие моторику препараты (прозерин);
- внутривенное введение солевых растворов для нормализации обменных процессов;
- сифонные клизмы;
- лечебная колоноскопия, при которой можно устранить завороты кишечника, желчные камни.
Чаще всего больному проводится оперативное вмешательство, целью которого является устранение непроходимости, удаление нежизнеспособных тканей кишечника.
Проводятся следующие вмешательства:
- раскручивание петель кишечника;
- рассечение спаек;
- резекция (удаление) части кишечника с последующим сшиванием концов кишечника;
- при невозможности устранения причины непроходимости проводится наложение колостомы (выведение каловых масс наружу);
- при грыжевых образованиях проводится их пластика.
Длительность и результат лечения напрямую зависят от причины, вызвавшей кишечную непроходимость, срока начала лечения.