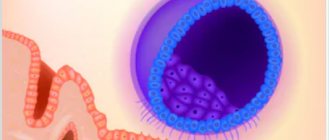
Фолликулы в яичниках
Внутри яичников происходит созревание ооцитов, готовых к оплодотворению сперматозоидами. Зачатие возможно только в случае их полноценного развития и дозревания. Часто гормональные нарушения приводят к появлению отклонений, пр овоцирующих образование кисты или бесплодие.
Основная задача фолликула заключается в защите ооцитов от разрушения и негативного влияния эндогенных факторов. Яйцеклетки, находящиеся в женских половых железах, еще недозревшие. Именно поэтому успешность зачатия и течение беременности во многом зависят от степени защиты ооцитов от влияния деструктивных факторов.
Стадии развития фолликула
Фолликулогенез – беспрерывное созревание фолликулов, которое начинается в антенатальном, а заканчивается в климактерическом периоде. По причине апоптоза большинство недозревших женских половых клеток погибает. Только незначительная их часть проходит весь цикл созревания и принимает участие в овуляции.
Типов структурных элементов яичников определяется стадией их развития:
- примордиальные (зародышевые);
- преантральные (первичные);
- антральные (вторичные);
- преовуляторные (граафовы пузырьки).
За 24 часа до овуляции усиливается продукция эстрогена, стимулирующего поступление в кровь лютеинизирующего гормона. Именно пептидные гормоны инициируют образование выпячивания в фолликулярном мешке, из которого впоследствии выходит ооцит (овуляция).
Генетические факторы
Есть данные о взаимосвязи СПФ и кариотипа или наличия мутации в гене лютеинизирующего гормона. Часто анализ крови на кариотип сдается на этапе подготовки к программе ЭКО, что позволяет заранее увидеть отклонения и спланировать правильный подход к лечению бесплодия.
Было проведено исследование экспрессии определенных генов в клетках гранулезы пациенток с данным синдромом. Авторы заключили, что отсутствие ооцитов при пункции может быть объяснено нарушением экспрессии генов, ответственных за апоптоз, пролиферацию и дифференцировку клеток.
Цикл фолликула
На протяжении всего менструального цикла в репродуктивной системе женщины происходят изменения, предшествующие овуляции. Размеры и местонахождение фолликулярных мешков определяется фазами этого цикла:
- менструальная (продолжительность 3-6 дней) – кровотечение из матки, вызванное отторжением эндометрия;
- фолликулярная (продолжительность 14 дней) – процесс развития новых структурных элементов яичников, который начинается с продукции лютеинизирующих и фолликулостимулирующих гормонов, ускоряющих их рост;
- овуляторная (продолжительность 3 дня) – разрыв доминантного фолликула с последующим выходом ооцита, готового к оплодотворению;
- лютеиновая (продолжительность 16 дней) – интенсивная продукция прогестерона и эстрогена, подготавливающих женский организм к беременности.
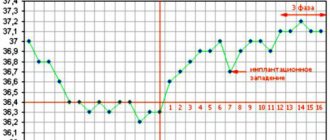
Созревшие ооциты видны невооруженным глазом на экране УЗИ-сканера. В норме за один менструальный цикл созревает от 1 до 3 доминантных фолликулов.
Почему он не созревает?
Женщины по всему миру вынуждены сталкиваться с одним и тем же вопросом: почему же не созревает фолликул? Ответы все те же: ранний климакс, нарушение работы яичников, проблемы с овуляцией, — вот почему они не созревают, или образуется так называемый пустой фолликул.
Для молодых женщин это — это повод для тревоги, тогда как для женщины «в летах» — это практически норма. Опытный врач расскажет вам об ановуляторных циклах.
Это — менструальные циклы без овуляции. Это время считается периодом «отдыха», или регенерации яичников, когда в них образуется пустой полностью фолликул. Такое случается 2-3 раза в год у нормальной здоровой женщины, после 33 лет явление участится до 3-4 раз ежегодно.
Чем старше вы становитесь, тем чаще происходит ановуляторный цикл. Страдают от отсутствия не только овуляции, но и менструации излишне худощавые девушки и женщины, а в особенности те, которые регулярно изнуряют организм диетами. Количество вырабатываемого эстрогена у них резко падает, поэтому исчезает и овуляция, а порой и менструация.
Плохо растут фолликулы
Недоразвитость структурных компонентов яичников является одной из основных причин женского бесплодия. При отсутствии доминантного фолликула в кровь не поступают лютеинизирующие гормоны, стимулирующее наступление овуляции. К основным причиной недостаточного развития половых клеток относятся:
- патологии гипоталамуса;
- нарушение генеративной функции яичников;
- злоупотребление противозачаточными средствами;
- последствия инфекции в малых половых органах;
- патологии щитовидной железы;
- эндокринные нарушения;
- депрессия и эмоциональная нестабильность;
- образование опухолей в гипофизе.
Адекватная гормональная терапия позволяет восстановить менструальный цикл и процесс созревания ооцитов. При неэффективности консервативного лечения назначается каутеризация яичников, которая заключается в хирургическом удалении недоразвитых клеток из половых желез.
Определенные изменения в работе яичников (синдром поликистозных яичников, истощение яичников)
При СПКЯ часть фолликулов может не содержать яйцеклеток. К счастью, ситуация, когда ооциты не удается получить совсем, возникает очень редко. Не исключено, что вместо фолликулов созревают функциональные кисты яичников, которые в ходе УЗИ не всегда отличимы от доминантных фолликулов.
Истощение яичников может происходить в результате:
- генетических особенностей организма (часто наблюдается наследственный характер данного состояния, когда у бабушки и у мамы рано наступает менопауза);
- любых оперативных вмешательств на яичниках (удаление кисты, клиновидная резекция), когда их функция нарушается вследствие механического воздействия;
- возрастного фактора. В частности, у женщин, приближающихся к 40 годам, часто выявляется снижение функции яичников по УЗИ или гормональному профилю. Такие изменения можно отметить даже с 30 лет.
В этой ситуации получить дополнительную информацию позволяет уровень АМГ. Чем меньше его концентрация (особенно менее 1,0 нг/мл), тем больше вероятности, что фолликул созреет без яйцеклетки.
Фолликулы при эко
На вероятность зачатия влияет количество антральных фолликулов в женских половых железах. При отсутствии патологий их число составляет в среднем 16-26 штук. В таком случае вероятность успешного созревания доминантного фолликула практически равна 100%.
Повышенное содержание ооцитов в яичниках часто свидетельствует о развитии поликистоза. Гинекологическая патология в 65% случаев диагностируется у пациенток, страдающих бесплодием. При поликистозе фаза овуляции отсутствует, поэтому женщина не может забеременеть.
Если в яичниках находится не более 6 недозревших фолликулов, вероятность овуляции снижается до 5%. В данном случае зачатие естественным путем практически невозможно, поэтому женщинам рекомендуют пройти экстракорпоральное оплодотворение (ЭКО).
Синдром «пустых» фолликулов
Синдром «пустых» фолликулов — это патология, возникающая в 1-7% протоколов ЭКО1. Так именуют полное отсутствие ооцитов в фолликуле. О возможной этиологии синдрома пустых фолликулов, его диагностике и лечении рассказываем в этом материале.
Определение синдрома «пустых» фолликулов
Синдром «пустых» фолликулов — состояние, при котором в фолликулах яичников отсутствуют яйцеклетки1,2. Этот синдром обнаруживают как после стимуляции, так и в естественном цикле. Выделяют два вида синдрома «пустых» фолликулов2: Истинный — невозможность извлечения ооцитов из зрелых яичниковых фолликулов после индукции овуляции, несмотря на оптимальный уровень хорионического гонадотропина человека (ХГЧ) в день аспирации. Встречается реже. Ложный — невозможность извлекать ооциты при низких уровнях ХГЧ (<40 МЕ/л) из-за некорректного введения или низкой биодоступности ХГЧ. Встречается чаще.
Причины синдрома «пустых» фолликулов
Возможная причина — гормональный дисбаланс или нарушение работы яичников2. При сниженном уровне гормонов или неадекватном ответе рецепторов на препарат фолликул не созревает в принципе или оказывается пустым при пункции2.
Ряд исследователей признает существование данного синдрома, другие стараются изучить этиопатогенетическую суть механизмов его развития, с целью поиска возможных методов диагностики и способов лечения этого синдрома2.
Кто в группе риска
Факторы риска синдрома «пустых» фолликулов исследуются давно. Существует как минимум три фактора, способных привести к синдрому «пустых» фолликулов.
Первый фактор риска — генетический. Одно исследование обнаружило мутацию гена, определяющего работу гормональных рецепторов яичников2. В результате нарушенного функционирования рецепторов яичники не реагируют на изменения гормонального фона, и яйцеклетка в фолликуле не созревает. Также синдром «пустых» фолликулов может возникнуть из-за хромосомных мутаций2.
Возраст старше 35 лет — второй неблагоприятный фактор3. Ряд исследований утверждает, что синдром «пустых» фолликулов — это показатель «старения» яичников, наряду с уменьшением запаса яйцеклеток.
Третий фактор риска — сопутствующие заболевания. В одном наблюдении примерно у 37% женщин с синдромом пустых фолликулов обнаружен эндометриоз, а у 26% — синдром истощенных яичников3. Это патология, при которой у женщины до сорока лет преждевременно нарушается гормональный фон и функция яичников. Ее характерная черта — отсутствие овуляции в естественном цикле.
Как диагностируют синдром пустых фолликулов
Существует лабораторный метод, позволяющий заподозрить симптом «пустых» фолликулов. Через 36 часов после введения препарата для стимуляции у женщины измеряют уровень бета-субъединицы ХГЧ2. Норма — 110 мМЕ/мл. Если результат ниже 10 мМЕ/мл, то, скорее всего, стимуляция прошла неуспешно и пунктировать фолликулы бессмысленно.
Как лечат синдром пустых фолликулов
Синдром «пустых» фолликулов в текущем цикле вылечить нельзя, но можно предотвратить его при следующей стимуляции. Рациональная тактика — это смена препарата3, комбинирование двух препаратов4 или выбор средства для стимуляции из другой партии. Вторую инъекцию препарата для стимуляции делают через 36 часов после первой.
Для женщин старше 35 лет создан метод профилактики — промывание фолликулов буферным раствором3. Обеспечивается доступ к яичникам, позволяющий ввести раствор с помощью пункционной иглы. Эта мера снижает вероятность возникновения синдрома пустых фолликулов3.
Куда обратиться за помощью
Синдром пустых фолликулов — патология, возникающая после стимуляции овуляции. Если при предыдущей пункции фолликулы оказались пустыми, нужно обратиться к другому врачу-репродуктологу, который подберет оптимальный протокол индукции суперовуляции в новой программе ВРТ. В клинике репродукции Эмбрио работают врачи с опытом работы не менее 10 лет, соблюдающие принципы доказательной медицины. Начните свой путь к счастливому родительству — запишитесь по телефону xxx или оставьте заявку на сайте.
Список использованной литературы:
1. Яковенко С.А., Рыбалка А.Н., Баскаков П.Н., Литвинов В.В., Сулима А.Н. Синдром «пустых» фолликулов. Журнал Таврический медико-биологический вестник, том 15, № 2, ч.2(58), с. 244-246.
2. Попова Ж.Ю., Овсянникова Т.В., Морозов В.В. Синдром «пустых» фолликулов — поиск путей профилактики и лечения // Современные проблемы науки и образования. – 2021. – № 2.3. Болдонова Н. А. Факторы риска и пути к преодолению синдрома «пустых» фолликулов / Н. А. Болдонова // Международный научно-исследовательский журнал. — 2013. — № 7 (14) Часть 5. — С. 25—28.4. Е. Б. Рудакова, Т. В. Стрижова, Е. А. Федорова, Л. Ю. Замаховская. Возможности улучшения результативности программ ЭКО у «трудных» пациенток. Лечащий врач № 12/2019. С. 14-19.
Пункция фолликулов при эко
Пункцией фолликула называется малоинвазивная процедура, целью которой является извлечение яйцеклетки из половых желез. В условиях in vitro осуществляется оплодотворение ооцита и пересадка эмбриона в матку пациентки.
Процесс извлечения женских половых клеток осуществляется по следующей схеме:
- под общим обезболиванием в яичник вводится тонкая игла;
- после проникновения иглы в фолликул осуществляется забор ооцита;
- яйцеклетку очищают от эпителия и помещают в специальный инкубатор.
Подготовленный ооцит оплодотворяется сперматозоидом, после чего эмбрион пересаживают в матку пациентки.
Неправильное развитие
Для диагностики бесплодия в связи с неразвитыми фолликулами, можно использовать УЗД-диагностику. Обычно ее проводят на 8-10 день после начала цикла и после менструации. После результата исследования врач может сказать о следующих его характеристиках:
- нормальная овуляция;
- регрессия доминантного фолликула;
- персистенция;
- фолликулярная киста;
- лютеинизация;
- фолликул не разрывается.
Как видите, при помощи обычного ультразвукового исследования можно определись сразу несколько причин бесплодия. В зависимости от того, какие проблемы найдет в вашей репродуктивной системе врач, будет назначено соответствующее лечение.
фолликулы, овуляция
Стимуляция фолликулов при эко
При гормональном бесплодии извлечь созревшую яйцеклетку из яичника невозможно ввиду отсутствия овуляции и предшествующих ей биохимических процессов. Увеличить шансы на успешное зачатие с помощью ЭКО можно в случае отбора сразу нескольких созревших яйцеклеток.
Для стимуляции роста половых клеток применяются гормональные препараты, благодаря которым в яичниках образуется от 8 до 15 фолликулов. Во время пункции специалистами отбираются только самые крупные из них, диаметр которых составляет 15-20 мкм.
Короткий протокол ЭКО
При плохом ответе яичников на стимуляцию
врач разрабатывает индивидуальное лечение, цель которого — повысить шансы на успех. Как всегда, главная задача доктора — получить несколько яйцеклеток. В таких случаях широко используют «протокол-вспышку», или короткий протокол.
В коротком протоколе прием агонистов гонадотропин-рилизинг гормонов начинают на второй день того же цикла, в котором запланирована пункция яичников. В первые три дня введения агониста происходит пик выброса ФСГ и ЛГ из гипофиза. Это усиливает эффект других гормонов, вводимых извне. Как результат — у женщины созревает нужное количество яйцеклеток.
(Подробнее о коротком протоколе ЭКО по дням читайте в этом материале — примеч. altravita-ivf.ru).